Признаки и лечение синусовой аритмии
Что такое синусовая аритмия?
Понятие «синусовая аритмия» означает нерегулярную работу сердца, выражающуюся в неравных паузах между сердечными сокращениями. При этом сердце продолжает биться в нормальном ритме 60-80 уд./мин. Если разница между ударами в минуту превышает 10% следует говорить о нарушении ритма.
Синусовая аритмия сердца показывает уровень адаптации сердечной мышцы к нагрузкам и в определенной степени является хорошим показателем здоровья. Если же сердце постоянно работает в одном ритме (как часы), это указывает на истощение резервных способностей сердца, которое наблюдается при ишемии и сердечной недостаточности.
Виды нарушений
При синусовой аритмии наблюдается снижение/увеличение частоты сокращений сердца (ЧСС) и различные по времени паузы между сокращениями сердца. Различают физиологическую и условно-патологическую аритмии.
Физиологическая (дыхательная) аритмия
Не является патологией. Выражается в замедлении ЧСС при выдохе и ускорении на вдохе. Подобная картина характерна для детей и подростков. Исчезновение физиологического нерегулярного ритма в детском возрасте может быть одним из первых признаков патологии сердца.
Иногда дыхательная аритмия сопровождает:
- вегето-сосудистую дистонию;
- период выздоровления после перенесенной инфекции;
- заболевания мозга.
Условно-патологическая аритмия
Синусовая брадикардия
Основной признак: ЧСС меньше 60 уд/мин. Считается физиологическим ритмом во время сна, у спортсменов при отсутствии нагрузок, при беременности. В этом случае умеренная синусовая аритмия (брадикардия) носит временный характер, ритм восстанавливается во время бодрствования, при физических нагрузках, после родов. Если же восстановления ритма не наблюдается, можно заподозрить атриовентрикулярную блокаду. Ярко выраженная брадиикардия опасна: снижение ЧСС до 40 уд/мин может спровоцировать обморочное состояние или остановку сердца.
Причины патологической брадикардии:
- длительные изнуряющие диеты, голодание;
- повышение внутричерепного давления;
- кардиосклероз;
- передозировка некоторых лекарств (диуретиков, сердечных гликозидов, антиаритмических препаратов);
- гипофункция щитовидной железы;
- отравление свинцом, никотином.
Характеризуется ЧСС более 80 уд/мин. Умеренное усиление синусового ритма ( 90-120 уд/мин) наблюдается при физической активности, гипертермии, резком эмоциональном напряжении. Определена четкая зависимость сердечного ритма от температуры тела: при ее повышении на 1°C ЧСС увеличивается на 8-10 уд/мин.
Патологическое учащение сердечного ритма может быть вызвано следующими причинами:
- гипертонией (чем выше давление, тем более выраженная синусовая аритмия, сопровождающаяся большим напряжением);
- заболеваниями сердца (порок, ишемия, миокардит);
- анемией;
- тиреотоксикозом;
- гипотонией (низкое давление сопровождается учащенным сердцебиением и слабостью пульса);
- невротическими состояниями;
- отравлениями;
- тяжелыми инфекциями.
Основное отличие: преждевременные сокращения сердечной мышцы (частичное или полное). Пациент ощущает сильные толчки в области сердца, появляется необъяснимая тревога. Экстрасистолы могут возникать при недостатке калия, стрессе, излишнем употреблении кофе, курении. При регулярной экстрасистолии ухудшается кровоснабжение мозга, нарушается кровообращение в почечных и коронарных сосудах.
Симптомы, характерные для нарушений синусового ритма
Аритмии часто протекают бессимптомно и обнаруживаются лишь на ЭКГ.
Однако стоит обратить внимание, если:
- ребенок жалуется на сильное сердцебиение (в норме дети не ощущают биение сердца);
- появилось ощущение, что сердце «замирает», а потом набирает обороты.
Эти симптомы обычно сопровождаются нехваткой воздуха (иногда формируется одышка), головокружением, резко приходящей слабостью.
Диагностика
Диагноз «синусовая аритмия» выставляется по данным ЭКГ. При этом по кардиограмме можно определить уровень патологии.
При физиологической аритмии:
- различие интервалов R-R составляет более 0,15 с, связано с дыханием;
- синусовый ритм сохраняется;
- задержка дыхания устраняет аритмию.
При патологической аритмии:
- разница интервалов R-R более 0,15 с развивается скачкообразно или постепенно, никак не связано с процессом дыхания;
- синусовый ритм сохраняется;
- задержка дыхания не устраняет аритмию.
При нарушениях ритма работы сердца кардиолог обычно назначает анализ крови на  электролитный состав, так как очень часто аритмия вызывается нарушениями соотношения электролитов калия, его антагониста кальция, натрия, и магния. Недостаток тех или иных микроэлементов вызывает дисфункцию сердца и препятствует полноценному обогащению сердечной мышцы кислородом и питательными веществами.
электролитный состав, так как очень часто аритмия вызывается нарушениями соотношения электролитов калия, его антагониста кальция, натрия, и магния. Недостаток тех или иных микроэлементов вызывает дисфункцию сердца и препятствует полноценному обогащению сердечной мышцы кислородом и питательными веществами.
В дополнение специалист может назначить УЗИ сердца, анализ на гормоны и другие исследования, исходя их данных анамнеза и выявления потенциальных причин аритмии.
Лечение синусовой аритмии
Отклонения в сердечном ритме являются либо физиологическими, либо представляют собой проявление того или иного заболевания. Главный принцип лечения синусовой аритмии заключается в купировании и возможно полном излечении основного заболевания. Также значительную роль играют:
- отказ от вредных привычек (алкоголь. курение);
- регулирование режима (полноценный сон, прогулки) и физической активности;
- диета: отказ от бодрящих напитков (крепкий чай. кофе), ограничение шоколада, исключение из рациона специй;
- медикаментозное лечение ( успокаивающие, бета-адреноблокаторы, антиаритмические).
Выраженная синусовая аритмия, развившаяся на фоне сердечно-сосудистой патологии, не исключает хирургической операции и внедрения кардиостимулятора. Хотя синусовая аритмия чаще всего является физиологическим показателем адаптивной способности сердца к перепадам физических нагрузок, при ее определении на ЭКГ необходимо исключить патологию сердца и другие серьезные заболевания, вызывающие нарушение сердечного ритма. Эффективное лечение основного заболевания устранит нарушения синусового ритма.
Это нужно знать: что такое синусовая аритмия сердца и чем она опасна
Сердце – значимый орган, работа которого еще не до конца изучена, не взирая на успехи и прорывы современной медицины.
Это своеобразный насос, нагнетающий кровь, благодаря которому она циркулирует по системе кровообращения и питает весь организм.
Но иногда его работа дает сбой. Давайте разберемся, что это такое — синусовая аритмия сердца, опасно ли такое нарушение ритма и чем.
Общая информация
Синусовая аритмия подразумевает под собой сбои в работе сердца, когда разница между сердечными сокращениями более 10% (если этот показатель меньше, патологии нет). При этом пульс остается в нормальных пределах (60-80 ударов в минуту).
Синусовая аритмия должна присутствовать у человека, так как в спокойном состоянии сердце бьется умеренно, а в ответ на волнение или в момент физических нагрузок пульс учащается. Она позволяет увидеть уровень приспособленности сердечной мышцы к нагрузкам и является, в определенных пределах, признаком хорошего состояния здоровья.
Сердце человека не может постоянно биться в одном и том же ритме (как часы), это указывает на истощение его резервных способностей.
По статистике, на долю аритмий приходится 10-15% от всех болезней сердца. В последние годы число заболевших растет. Синусовая аритмия чаще всего наблюдается у пожилых людей, а так же у тех, кто злоупотребляет алкоголем или наркотиками.

У детей синусовая аритмия присутствует довольно часто, но, в большинстве случаев не является патологией, так как нервная система просто не успевает за растущим организмом.
Заболевание не требует лечения, если развивается на фоне выраженных нервных переживаний. Как только человек расслабляется, она проходит сама по себе. Для успокоения в данном случае можно применять растительные лекарственные средства (валериана, пустырник).
Симптомы заболевания, особенно на ранних стадиях, не проявляются ярко. Человек может довольно длительное время не догадываться о существовании у него сложностей со здоровьем.
Классификация
Синусовая аритмия подразделяется на следующие виды, обусловленные частотой сердечных сокращений (ЧСС):
- Тахиаритмия. при которой отслеживается частое сердцебиение свыше 80 ударов в минуту; кровь не наполняет сердце в полном объеме, из-за чего страдают все внутренние органы, нарушается кровоток.
Выявляется у людей с проблемами со щитовидной железой, вегетативной нервной системой;
Снижение ЧСС ниже 40 ударов в минуту может привести к обморочному состоянию или даже к остановке сердца и смерти;
Причиной так же могут быть формы ИБС и дистрофия сердечной мышцы. Сердечный выброс непродуктивен. Больной испытывает чувство замирания сердца, глухие толчки в области сердца, чувство тревоги и недостатка воздуха;
Присуща детям и подросткам, у взрослых синусовая дыхательная аритмия иногда сопутствует вегето-сосудистой дистонии, заболеваниям мозга, появляется после перенесенных тяжелых инфекций.

Выделяются следующие стадии заболевания:
- Легкая (умеренная) синусовая аритмия – в большинстве своем никак не проявляет себя, может быть специфической особенностью конкретного организма, а так же сопутствовать пожилому возрасту.
Не является отклонением от нормы, если связана с гормональной перестройкой организма (у подростков). Необходимо проконсультироваться с врачом, чтобы установить точную причину и характер болезни.
Часто проявляются в нарушениях дыхания (дыхательная аритмия), выявляется у подростков в период полового созревания, у спортсменов, у людей пожилого возраста. Требуется консультация врача, особенно если присутствуют частые обмороки.
Выраженная синусовая аритмия может быть опасна для здоровья человека, нуждается в обязательном лечении.
Есть вероятность развития серьезных осложнений. Требуется обследование всех внутренних органов.
Причины возникновения
У детей и подростков:
- сильный стресс, психологическая подавленность;
- пороки внутриутробного развития;
- опухоли и пороки сердца;
- патологии внутренних органов;
- наследственность;
- отравления;
- длительные и тяжелые инфекции;
- заболевания миокарда.
Факторы риска: дети с излишним весом и рахитом, малыши с постнатальной энцефалопатией, дети в возрасте 6-7, 9-10 лет, когда нервная система не успевает за ростом, болезни щитовидки, сердца и сосудов, ревматизм.
У молодых людей и людей среднего возраста:
- повышенное артериальное давление;
- пороки сердца ;
- хронические заболевания легких и щитовидки;
- алкоголизм и курение;
- вирусные инфекции;
- стресс;
- операции на сердце;
- нехватка калия и магния в организме.
Факторы риска: скрытые сердечные заболевания, злоупотребление различными стимуляторами (кофеин), прием определенных медикаментов (теофилин), ожирение.
У людей пожилого возраста синусовая аритмия, в дополнение к вышеперечисленным причинам,является почти всегда проявлением другого заболевания сердца, последствием других проблем со здоровьем, в том числе и возрастных. Факторами риска могут служить: прием лекарственных средств, обильная жирная еда, злоупотребление кофе и сигаретами.
Симптомы и признаки
Симптомы синусовой аритмии связаны с нарушениями сердечного ритма. Человек жалуется на «замирания» сердца, одышку, недостаток воздуха, головокружения, слабость и обмороки. у него бывают панические атаки, связанные с чувством страха и тревогой.
 Первыми признаками заболевания являются:
Первыми признаками заболевания являются:
- ощутимое сердцебиение;
- боль с левой стороны грудной клетки, отдающая в руку;
- невозможность сделать полный вдох;
- одышка;
- пульсация в височной области;
- приступы сильной слабости, головокружения, обмороки;
- похолодание конечностей.
Диагностика
Для диагностики синусовой аритмии используются следующие методы:
- ЭКГ (электрокардиограмма) – как первостепенно важный способ;
- ЭФИ (электрофизиологическое исследование);
- эхокардиограмма ;
- мониторирование (эпизодическое, холтеровское );
- тест с нагрузкой;
- ортостатическая проба;
- лабораторные исследования (сдача общего анализа крови. кровь на гормоны Т3 и Т4);
- определение вариабельности сердечного ритма.
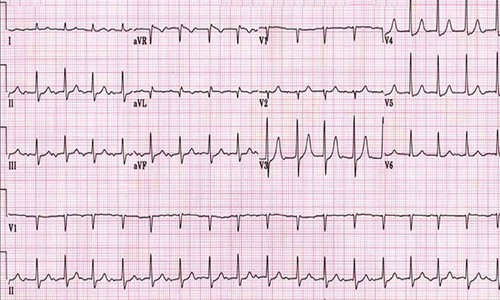
Что означает синусовая аритмия, мы разобрались, а вот как она выглядит на ЭКГ:

Диагностировать заболевание необходимо как можно раньше, так как многие заболевания сопутствуют синусовой аритмии.
Дифференциальная диагностика заключается в том, чтобы вовремя распознать болезнь и не допустить осложнений. Вот почему врач всегда назначает ЭКГ при нарушениях ритма и в качестве профилактического терапевтического метода, который позволяет распознать патологию и работает как первоначальный метод диагностики.
Первая помощь
Приступ может застать врасплох, он внезапно начинается и так же заканчивается. Больному следует вызвать скорую помощь.
До приезда бригады нужно постараться успокоить человека, создать комфортные условия, открыть окно, можно дать седативное (пустырник, валериана, валокордин).
Если больной теряет сознание. нужно наклонить голову назад и расстегнуть воротник. При отсутствии дыхания и сердцебиения, необходимо до приезда бригады скорой помощи делать искусственное дыхание.
Лечение и реабилитации
Лечение должно проходить строго под контролем специалиста. Основные методики:

- здоровое сбалансированное питание (отказ от кофе, крепкого чая, алкоголя, жирной и сладкой пищи);
- отказ от курения;
- медикаментозное лечение (седативные лекарственные средства, транквилизаторы, антиаритмические препараты);
- установка кардиостимулятора (при тяжелой степени заболевания);
- хирургическая операция;
- средства народной медицины (только вместе с основным лечением и с разрешения врача): лечение спаржей, лимонами, грецкими орехами и медом, боярышником;
- лечение пиявками.
Как лечить синусовую аритмию сердца в каждом отдельном случае, определяет лечащий врач.
Реабилитация после приступа синусовой аритмии заключается в получении врачебной помощи, которая будет направлена на восстановление сердечного ритма (лекарственная или электростимуляция), обеспечении максимально спокойных условий.
Сам больной должен придерживаться здорового образа жизни (сбалансированное питание и отказ от вредных привычек), ограничить разумно физическую нагрузку.
Узнайте больше о том, что значит синусовая аритмия, из видео:
Прогноз, осложнения и последствия
Прогноз крайне неоднозначен. Физиологическая аритмия не несет угрозы здоровью человека. У людей молодого возраста прогноз в целом благоприятный. При остальных видах болезни сценарий развития определяется природой основного заболевания.
Осложнения и последствия:
Предотвращение рецидивов и методы профилактики:

- положительные эмоции и хорошее настроение;
- избегание стрессов;
- избегание больших нагрузок на сердце;
- щадящий режим и максимально спокойная обстановка;
- лечение сопутствующих болезней;
- правильное питание;
- отказ от вредных привычек.
Синусовая аритмия представляет собой грозное нарушение работы сердца, так как практически всегда она – симптом другой болезни. Очень важно вовремя и правильно диагностировать заболевание и принять соответствующие меры. Лечение необходимо проводить только под контролем специалиста.
No related posts.
Синусовая аритмия
Частый вопрос: «А что такое синусовая аритмия?». Действительно, такое заключение можно встретить довольно часто. Считать ли это заключение диагнозом и когда надо предпринимать меры?
Синусовая аритмия – это нарушение ритмичности генерации электрических импульсов в синоатриальном узле, главном водителе ритма, расположенном в правом предсердии.
На кардиограмме синусовая аритмия проявляется в виде неравных промежутков между сердечными сокращениями.
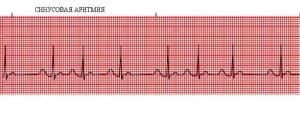
Синусовая аритмия — норма или патология?
По взаимосвязи с процессом дыхания различают синусовую дыхательную аритмию и аритмию, не связанную с дыханием. Учащение (не более чем в два раза от исходного уровня) или замедление работы сердца, связанные с функционированием дыхательной системы или физической нагрузкой, приемом пищи и сном — это нормальный процесс, наблюдаемый у здоровых людей, чаще в молодом возрасте. Прием Вальсальвы устраняет эпизод аритмии.
Прием Вальсальвы – это действия пациента, которые направлены на создание высокого давления в полости среднего уха, грудной и брюшной полостях. Производится глубокий вдох с последующим глубоким выдохом, с натуживанием и задержкой дыхания в течение 15 – 20 сек.
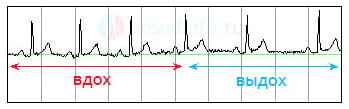
Однако выраженный патологический неравномерный характер сердечных сокращений может свидетельствовать о различных заболеваниях сердечно-сосудистой системы.
Причины синусовой аритмии
1) Кардиальные (связаны с сердцем):
— ишемическая болезнь сердца (недостаточное кровоснабжение и кислородное голодание сердечной мышцы, вызывающее боли в сердце),
— артериальная гипертония ,
— ревматическая болезнь сердца ,
— кардиосклероз (участки замещения мышечной ткани в сердце на рубцовую),
— сердечная недостаточность (сердце не справляется с полноценной перекачкой крови по организму),
— эндокардиты и миокардиты (воспалительные поражения сердца по различным причинам),
— кардиомиопатии (разнородная группа заболеваний, характеризующихся структурными изменениями в сердечной мышце),
— у детей это могут быть врожденные и приобретенные пороки, а также объемные образования, затрагивающие проводящую систему сердца.
— нейрогенная (различные нарушения функции нервной системы, в том числе вегето-сосудистая дистония и неврозы ),
— гипоксическая (кислородное голодание в результате обострения бронхиальной астмы и других заболеваний бронхолегочной системы, хронические анемии ),
— эндокринные (нарушения работы щитовидной железы и надпочечников, сахарный диабет. ожирение, климактерический синдром ),
— заболевания пищеварительной системы (гастриты. болезни печени и др.),
— лекарственные (бесконтрольный прием мочегонных, сердечных гликозидов, антиаритмических препаратов). Из-за неконтролируемого приема мочегонных препаратов может развиться нарушение электролитного баланса (соли калия, натрия, магния и кальция).
— токсические (курение, алкоголь, наркотические препараты),
— инфекции (бруцеллез. тиф) крайне редко,
— механические (травма грудной клетки, повреждение электрическим током),
— заболевания позвоночника.
3) Идиопатическая аритми я возникает без объективной причины, часто имеет прослеживаемую наследственность.
Также синусовая аритмия подразделяется на тахиаритмию (учащение сердцебиения 100 ударов в минуту и более) и брадиаритмию (урежение сердцебиения менее 55).
Симптомы синусовой аритмии
— эпизоды слабости, головокружения, потемнения в глазах,
— обмороки,
— чувство нехватки воздуха,
— головные боли,
— чувство сердцебиения (особенно стоит обратить внимание на данную жалобу у детей, так как в норме дети сердцебиение не чувствуют) и чувство пульсации в висках,
— ощущение перебоев в работе сердца (при выраженной синусовой аритмии), описываемых как «замирание сердца», «чувство, что сердце билось-билось, потом остановилось и побежало быстрее», «провалы в сердцебиении»,
— дискомфорт в области сердца в момент перебоев или учащенного сердцебиения.
У детей грудного возраста могут наблюдаться следующие признаки синусовой аритмии:
— повышенная возбудимость или, наоборот, вялость,
— одышка в покое,
— появление цианоза (преимущественно в области носогубного треугольника),
— бледность кожи,
— снижение аппетита,
— частые срыгивания,
— недостаточная прибавка массы тела,
— повышенная потливость.
Диагностика синусовой аритмии:
— осмотр врача-специалиста (терапевт или кардиолог) со сбором жалоб и анамнеза, общим осмотром (тип телосложения, масса тела, бледность кожного покрова), прощупыванием пульса (имеет значение не только пульс на лучевой артерии, но и пульсация шейных артерий и вен, и наличие пульсации в области верхушки сердца и в эпигастрии), перкуссией сердца (простукиванием с целью определение границ сердца), выслушиванием сердечных тонов и шумов.
— Общий анализ крови (прежде всего нас интересует уровень гемоглобина) и мочи .
— Биохимический анализ крови (общий белок, билирубины общий и прямой, АлАТ, АсАТ, глюкоза, креатинин, мочевина, холестерин и фракции).
— гормоны щитовидной железы и надпочечников.
— Электрокардиография (ЭКГ) с нагрузочной пробой (дозированная физическая нагрузка, после которой повторяют ЭКГ).
— суточное мониторирование ЭКГ (аппарат надевается на сутки, и вы ведете дневник своих нагрузок в течение дня и выполняете заданную нагрузку: подъем по лестнице и т.д.).
— Эхокардиоскопия (УЗИ сердца) для выявления возможной органической природы аритмии (участки кардиосклероза, пороки сердца и др.).
Затем, при необходимости дальнейшей диагностики (поиск некардиальных причин аритмии), могут быть назначены
— рентгенография легких,
— рентгенография позвоночника,
— УЗИ щитовидной железы и надпочечников,
— УЗИ печени, желчного пузыря, поджелудочной железы и почек,
— ФГДС,
— МРТ головного мозга,
— половые гормоны,
— консультация эндокринолога,
— консультация гинеколога (гинеколога-эндокринолога),
— консультация невролога, психотерапевта.
Лечение синусовой аритмии
Установить, что в вашем случае синусовая аритмия не опасна и не требует лечения, может только врач-специалист после проведения ряда диагностических процедур.
В лечении НЕ нуждается синусовая аритмия, которая:
— не влияет на системную гемодинамику (нет выраженных изменений уровня артериального давления, обмороков, у детей не сопровождается синюшностью или бледностью кожи, головокружениями) и проявляется только при аускультации и на ЭКГ;
— на ЭКГ выявляется умеренная нерегулярная синусовая аритмия или частота сокращений сердца не значительно отклоняется от нормы;
— синусовая аритмия вызвана воздействием внешних факторов (требуется отмена установленного фактора).
Рекомендации по лечению
— Общие рекомендации (соблюдение режима труда и отдыха, полноценный сон, разумная физическая нагрузка, лучше всего ходьба, плавание).
— Рациональное питание с ограничением жирной и чрезмерно острой пищи, включение в рацион сезонных фруктов и овощей, диета богатая калием и витаминами группы В (мясо, орехи, зелень, молочные продукты, томатная паста, курага, авокадо, финики, картофель, яблоки, шампиньоны, бананы), отказ от алкоголя, курения и психоактивных веществ. Не следует употреблять большие количества пищи на ночь, так как переполненный желудок увеличивает риск возникновения аритмии.
— Лечение основного кардиологического заболевания (коррекция цифр артериального давления, лечение ишемической болезни сердца и сердечной недостаточности и т.д.). Лечение основного заболевания при некардиологической причине.
— Дыхательная гимнастика (применяется независимо от возраста больного).
— Рефлекторные способы лечения. направленные на замедление темпа сердечных сокращений. Один основывается на напряжении глазных яблок: на них следует слегка надавить и держать в течение нескольких минут. Другой способ состоит в массаже боковых поверхностей шеи.
— Иглоукалывание и физиотерапия (лечение воздействием тепла, магнитного поля, исключаются виды физиолечения с использованием электротоков).
— Седативные препараты (применяются как растительные препараты (персен по 2 таблетки 2-3 раза в день до 1 месяца, пустырник-форте по 1-2 драже 2 раза в день до 1-2 месяцев, новопассит по 1 таблетке или по 50 мл раствора 3 раза в день до 1 месяца), так и транквилизаторы).
— Ноотропы (глицин по 1 таблетке 2-3 раза в день в течение 14-30 дней, пантогам 250 мг по 1-2 таблетки 3 раза в день 1-3 месяца, иногда курс продлевается до 6 месяцев, кавинтон по 1-2 таблетке 3 раза в день 1-3 месяца), для снижения проявлений невроза и улучшения микроциркуляции крови.
— Метаболические препараты (триметазидин по 35 мг 2 раза в день 2 месяца, омакор по 1000 мг 1 раз в день курс неограничен), которые улучшают обмен веществ в сердечной мышце и, таким образом, опосредованно снижают частоту приступов аритмии.
— Комплексы микроэлементов. содержащих калий и магний (панангин или аспаркам по 1-2 таблетки 3 раза в день, длительность курса определяется врачом, возможен регулярный прием).
— При выраженной синусовой аритмии назначаются антиаритмические препараты (аймалин, этмозин), блокаторы кальциевых каналов (верапамил), бета-блокаторы (метопролол, бисопролол, анаприлин) при тахиаритмии, атропин и атропиноподобные препараты при брадиаритмиях.
— При синусовых брадиаритмиях с частотой сердечных сокращений менее 45 в минуту ( у профессиональных спортсменов нижняя граница составляет менее 35 у даров в минуту) следует рассмотреть вопрос об установке кардиостимулятора. Выбор конкретной модели производится с учетом клинической картины и типа синусовой аритмии.
Профилактика синусовой аритмии
— здоровый образ жизни,
— контроль над стрессом, владение навыками релаксации,
— нормированная физическая активность,
— поддержание нормального веса,
— своевременная диагностика (диспансеризация) и лечение выявленной патологии.
Прогноз в большинстве случаев благоприятный. Синусовые аритмии у детей и подростков часто самостоятельно проходят после установления гормональной системы (у девочек после формирования регулярного менструального цикла). Синусовые аритмии, не вызывающие субъективных жалоб не несут угрозы жизни. В случае выраженных синусовых аритмий (как бради-. так и тахиформы) прогноз зависит от правильно назначенного лечения и приверженности пациента.
Берут ли в армию с таким диагнозом?
Синусовая аритмия часто встречается у молодых мужчин допризывного возраста. Отсюда возникает вопрос об их пригодности к военной службе.
Синусовая аритмия без тяжелого фонового заболевания не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища.
На срочную службу НЕ призываются юноши в случае, если синусовая аритмия является проявлением следующих болезней:
— ревматическая болезнь сердца с умеренной и выраженной недостаточностью кровообращения,
— кардиосклероз,
— пороки сердца,
— после хирургического вмешательства, проведенного на сердце,
— выраженная дисфункция левых отделов сердца,
— пароксизмальные нарушения ритма (тахи- и брадикардии, продолжительные сбои ритма),
— слабость синусового узла.
Однако в каждом случае вопрос решается индивидуально на основании детального опроса, данных инструментального и лабораторного исследований. Не исключается госпитализация с целью наблюдения и последующего экспертного заключения кардиолога.
Врач терапевт Петрова А.В.
Комментарии
#1 ГАЛИНА НИКОЛАЕВНА 06.06.2017 02:08
ДОБРЫЙ ДЕНЬ !С детства низкий пульс и давление, брадикардия,сей час поставили диагноз-выражен ная синусовая аритмия,и если бы не сердце с крылышками на аппарате ,которым измеряю давление ,ни каких признаков!прини маю регулярно панангин,сейчас приобрела этацизин,кардио лога в клинике в настоящее время -нет!и знаю ,что этацизин прекрасный препарат,но без консультации с доктором. как то боюсь принимать,посов етуйте
Источники: http://www.infmedserv.ru/stati/priznaki-i-lechenie-sinusovoy-aritmii, http://oserdce.com/serdce/aritmii/sinusovaya.html, http://www.medicalj.ru/diseases/cardiology/1293-sinusovaya-aritmiya






 Тахикардия — увеличенная частота сердечных сокращений
Тахикардия — увеличенная частота сердечных сокращений Измерять пульс необходимо в спокойном состоянии
Измерять пульс необходимо в спокойном состоянии Негативно влиять на пульс могут постоянные стрессы
Негативно влиять на пульс могут постоянные стрессы Пропранолол помогает стабилизировать частоту сердечных сокращений
Пропранолол помогает стабилизировать частоту сердечных сокращений Если давление в норме, а пульс повышен, то обратитесь к врачу
Если давление в норме, а пульс повышен, то обратитесь к врачу При низком давлении и частом пульсе появляются головокружения
При низком давлении и частом пульсе появляются головокружения Если давление и пульс повышаются в нормальном состоянии, то это может указывать на проблемы с сердцем
Если давление и пульс повышаются в нормальном состоянии, то это может указывать на проблемы с сердцем Во время беременности в организме происходят сильные изменения
Во время беременности в организме происходят сильные изменения Если у вас есть проблемы с давлением и пульсом, то рекомендуем обратить внимание на натуральный препарат Normalife для нормализации работы сердца и сосудов. О нём подробно писали в этом материале.
Если у вас есть проблемы с давлением и пульсом, то рекомендуем обратить внимание на натуральный препарат Normalife для нормализации работы сердца и сосудов. О нём подробно писали в этом материале.


 Препараты, понижающие сердечное давление
Препараты, понижающие сердечное давление



 В ряде случаев медикаментозное лечение гипотонии является оправданным, но в большинстве случаев нормализовать низкое артериальное давление (АД) можно и без помощи лекарственных средств (ЛС).
В ряде случаев медикаментозное лечение гипотонии является оправданным, но в большинстве случаев нормализовать низкое артериальное давление (АД) можно и без помощи лекарственных средств (ЛС).
 Это препарат из корня и корневищ элеутерококка колючего. Продается в форме спиртовой настойки в стеклянных флаконах по 50 мл. Это один из наиболее доступных гипертензивных и общетонизирующих препаратов растительного происхождения, который отпускается без рецепта.
Это препарат из корня и корневищ элеутерококка колючего. Продается в форме спиртовой настойки в стеклянных флаконах по 50 мл. Это один из наиболее доступных гипертензивных и общетонизирующих препаратов растительного происхождения, который отпускается без рецепта. Это нейротропный препарат сублингвального применения. Выпускается в форме таблеток, обладающих сладковатым привкусом. Химическое название лекарства — аминоуксусная кислота. Глицин при низком давлении применяется для нормализации кровоснабжения мозга.
Это нейротропный препарат сублингвального применения. Выпускается в форме таблеток, обладающих сладковатым привкусом. Химическое название лекарства — аминоуксусная кислота. Глицин при низком давлении применяется для нормализации кровоснабжения мозга. Учащенное сердцебиение при пониженном АД — один из часто встречающихся синдромов при артериальной гипотензии. Если у пациента нет обильной кровопотери, серьезной травмы или болезни, сопровождающейся шоковым состоянием, то причиной высокого пульса при пониженном АД, скорее всего, является вегетососудистая дистония (ВСД).
Учащенное сердцебиение при пониженном АД — один из часто встречающихся синдромов при артериальной гипотензии. Если у пациента нет обильной кровопотери, серьезной травмы или болезни, сопровождающейся шоковым состоянием, то причиной высокого пульса при пониженном АД, скорее всего, является вегетососудистая дистония (ВСД). Нет универсальных таблеток для коррекции артериальной гипотензии, которые подходят абсолютно всем людям. У разных пациентов бывают различные причины гипотонии. в соответствии с которыми необходимо подбирать лекарственные препараты. Поэтому вопрос — какие таблетки от низкого давления самые эффективные — некорректный.
Нет универсальных таблеток для коррекции артериальной гипотензии, которые подходят абсолютно всем людям. У разных пациентов бывают различные причины гипотонии. в соответствии с которыми необходимо подбирать лекарственные препараты. Поэтому вопрос — какие таблетки от низкого давления самые эффективные — некорректный.
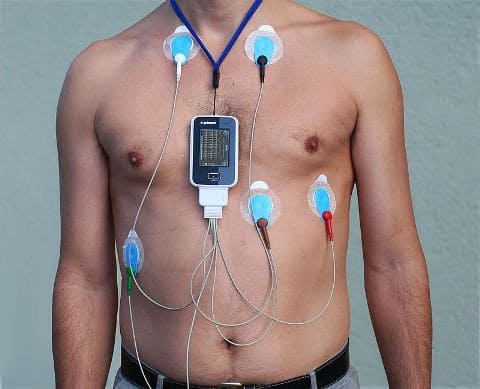
 Но если учесть, что медики вместо того, чтобы проводить суточный мониторинг сердца по Холтеру, могут предложить только обследование в стационаре, все выглядит не так уж и плохо. Можно продолжать нормальную работу, даже если исследование будет длиться неделю, что крайне важно для занятых людей.
Но если учесть, что медики вместо того, чтобы проводить суточный мониторинг сердца по Холтеру, могут предложить только обследование в стационаре, все выглядит не так уж и плохо. Можно продолжать нормальную работу, даже если исследование будет длиться неделю, что крайне важно для занятых людей. Кроме того, это исследование ежегодно проходят люди опасных профессий, спортсмены и, конечно, пациенты кардиологов. Кстати, мужчинам после 35 и женщинам после 40 тоже раз в три года рекомендуется проходить через эту процедуру, поскольку иногда можно выявить заболевания еще до появления первых заметных симптомов.
Кроме того, это исследование ежегодно проходят люди опасных профессий, спортсмены и, конечно, пациенты кардиологов. Кстати, мужчинам после 35 и женщинам после 40 тоже раз в три года рекомендуется проходить через эту процедуру, поскольку иногда можно выявить заболевания еще до появления первых заметных симптомов. физическая нагрузка, чтобы проанализировать работу «мотора» организма в такие периоды.
физическая нагрузка, чтобы проанализировать работу «мотора» организма в такие периоды.






 Оповестите врача о том, какие лекарства вы принимали в недавнем прошлом, так как многие из них могут оказывать влияние на работу сердца.
Оповестите врача о том, какие лекарства вы принимали в недавнем прошлом, так как многие из них могут оказывать влияние на работу сердца.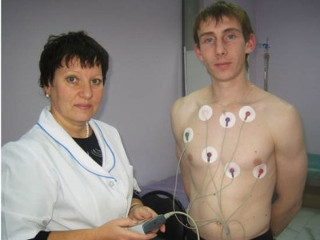 Суточный мониторинг сердца начинается с подготовки пациента к процедуре. Обязательно принимается душ, чтобы в процессе диагностики у человека не возникало неприятных ощущений. Одевается одежда из хлопка, которая не препятствует воздушно-водному обмену.
Суточный мониторинг сердца начинается с подготовки пациента к процедуре. Обязательно принимается душ, чтобы в процессе диагностики у человека не возникало неприятных ощущений. Одевается одежда из хлопка, которая не препятствует воздушно-водному обмену.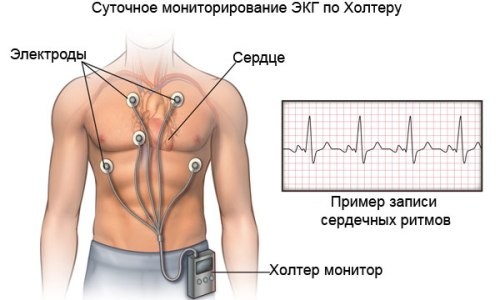 Благодаря ЭКГ по холтеру, можно также оценить и эффективность терапии при разных болезнях и патологиях сердца и в том случае, если анализ данных показывает неэффективность лечения, выбирается иной метод терапии.
Благодаря ЭКГ по холтеру, можно также оценить и эффективность терапии при разных болезнях и патологиях сердца и в том случае, если анализ данных показывает неэффективность лечения, выбирается иной метод терапии.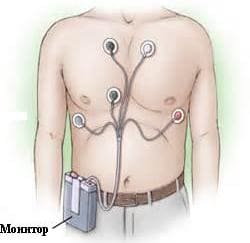 Показания
Показания 







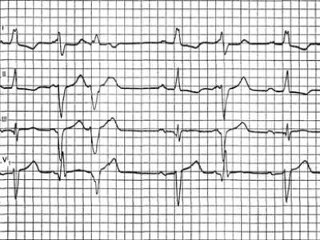 Желудочковые экстрасистолы — это те ранние сокращения сердечной мышцы, которые вызываются очагами сердца, способными выдавать преждевременные электрические импульсы. Иными словами — это нарушения сердечного ритма.
Желудочковые экстрасистолы — это те ранние сокращения сердечной мышцы, которые вызываются очагами сердца, способными выдавать преждевременные электрические импульсы. Иными словами — это нарушения сердечного ритма.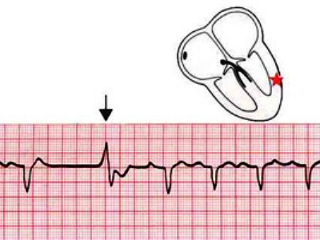 В зависимости от механизма развития такой патологии, как экстрасистолы, как избавиться от них решает врач, но сделать это можно разными видами терапии. Различают экстрасистолы правого и левого желудочка. Различают также и мономорфные и полиморфные экстрасистолы, парные и единичные.
В зависимости от механизма развития такой патологии, как экстрасистолы, как избавиться от них решает врач, но сделать это можно разными видами терапии. Различают экстрасистолы правого и левого желудочка. Различают также и мономорфные и полиморфные экстрасистолы, парные и единичные. Также выбор медикаментов для лечения зависит от индивидуальной клинической картины, сердечных заболеваний, на фоне которых и возникает экстрасистолия.
Также выбор медикаментов для лечения зависит от индивидуальной клинической картины, сердечных заболеваний, на фоне которых и возникает экстрасистолия.






 Наджелудочковая экстрасистолия – такое нарушение сердечного ритма, которое характеризуется преждевременным появлением желудочкового комплекса.
Наджелудочковая экстрасистолия – такое нарушение сердечного ритма, которое характеризуется преждевременным появлением желудочкового комплекса. Нередко такое внеочередное сокращение миокарда можно обнаружить у беременных.
Нередко такое внеочередное сокращение миокарда можно обнаружить у беременных. Экстрасистолы наджелудочковые зачастую встречаются на фоне множества заболеваний сердечно-сосудистой и иных систем. Коронарная патология, сопровождающаяся внеочередным появлением желудочкового комплекса:
Экстрасистолы наджелудочковые зачастую встречаются на фоне множества заболеваний сердечно-сосудистой и иных систем. Коронарная патология, сопровождающаяся внеочередным появлением желудочкового комплекса: чередования нормального сердечного ритма и внеочередного сокращения:
чередования нормального сердечного ритма и внеочередного сокращения: Если же клинические признаки имеются, то во всех случаях отмечаются сердцебиение, перебои в работе сердца. Больные подобные ощущения описываются как замирание, кувыркание за грудиной.
Если же клинические признаки имеются, то во всех случаях отмечаются сердцебиение, перебои в работе сердца. Больные подобные ощущения описываются как замирание, кувыркание за грудиной. Подтверждается диагноз электрокардиографией, суточным холтеровским мониторированием. Характерные особенности суправентрикулярных экстрасистолических расстройств ритма следующие.
Подтверждается диагноз электрокардиографией, суточным холтеровским мониторированием. Характерные особенности суправентрикулярных экстрасистолических расстройств ритма следующие. Суточное холтеровское мониторирование дает возможность диагностировать редкие единичные экстрасистолы, незарегистрированные на ленте кардиограммы.
Суточное холтеровское мониторирование дает возможность диагностировать редкие единичные экстрасистолы, незарегистрированные на ленте кардиограммы. Назначение седативных препаратов – валериана, пустырник, мелисса, мята. Обязательно необходимо придерживаться калийсодержащей диеты (сухофрукты, картофель, черешня, виноград), а при надобности принимать препараты как Аспаркам, Панангин.
Назначение седативных препаратов – валериана, пустырник, мелисса, мята. Обязательно необходимо придерживаться калийсодержащей диеты (сухофрукты, картофель, черешня, виноград), а при надобности принимать препараты как Аспаркам, Панангин.







 Наличие наджелудочковой экстрасистолии (НЖЭС) еще не говорит о том, что человек болен.
Наличие наджелудочковой экстрасистолии (НЖЭС) еще не говорит о том, что человек болен.
 У детей наджелудочковая экстрасистолия часто протекает без симптомов. Дети старшего возраста жалуются на утомляемость, головокружения, раздражительность, ощущение «переворотов» сердца.
У детей наджелудочковая экстрасистолия часто протекает без симптомов. Дети старшего возраста жалуются на утомляемость, головокружения, раздражительность, ощущение «переворотов» сердца. При частом проявлении симптомов суправентрикулярной экстрасистолии и плохой их переносимости можно прописать успокоительные средства.
При частом проявлении симптомов суправентрикулярной экстрасистолии и плохой их переносимости можно прописать успокоительные средства. Специфической реабилитации при наджелудочковой экстрасистолии не требуется.
Специфической реабилитации при наджелудочковой экстрасистолии не требуется.

















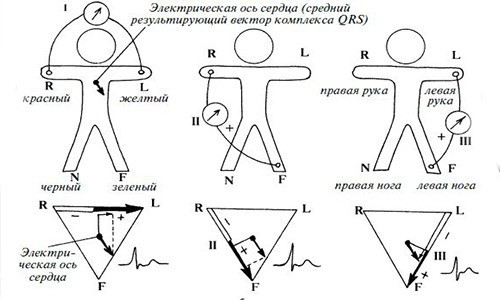
 Так как водителем ритма является синусовый узел, перед каждым желудочковым комплексом QRS имеется зубец P. Это означает, что электрическое возбуждение, приводящее к сокращению миокарда, сначала распространяется на предсердия, а затем на желудочки, то есть, в обычном режиме.
Так как водителем ритма является синусовый узел, перед каждым желудочковым комплексом QRS имеется зубец P. Это означает, что электрическое возбуждение, приводящее к сокращению миокарда, сначала распространяется на предсердия, а затем на желудочки, то есть, в обычном режиме.










 Расшифровка ЭКГ при инфаркте миокарда
Расшифровка ЭКГ при инфаркте миокарда

 Первым прибором, способным зарегистрировать качественную ЭКГ, стал струнный гальванометр, сконструированный В. Эйнтховеном. Его основой являлась очень тонкая нить, которая находилась в магнитном поле под определенным напряжением. Он создал новое направление в физиологии кровообращения — электрофизиологию сердца.
Первым прибором, способным зарегистрировать качественную ЭКГ, стал струнный гальванометр, сконструированный В. Эйнтховеном. Его основой являлась очень тонкая нить, которая находилась в магнитном поле под определенным напряжением. Он создал новое направление в физиологии кровообращения — электрофизиологию сердца.
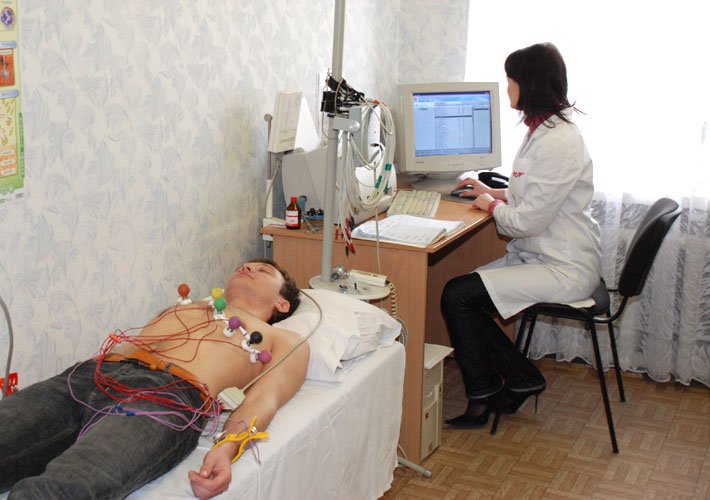 Тем, кто не знает, как правильно делать ЭКГ, можно не беспокоиться: проведение электрокардиографии не требует специальной подготовки. Однако некоторые нюансы все же существуют. За 2 часа до процедуры желательно воздержаться от приема тяжелой пищи.
Тем, кто не знает, как правильно делать ЭКГ, можно не беспокоиться: проведение электрокардиографии не требует специальной подготовки. Однако некоторые нюансы все же существуют. За 2 часа до процедуры желательно воздержаться от приема тяжелой пищи.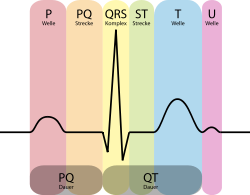 У здорового взрослого человека нормальной кардиограммой (кардиограммой здорового сердца) считается кривая с синусовым ритмом.
У здорового взрослого человека нормальной кардиограммой (кардиограммой здорового сердца) считается кривая с синусовым ритмом. Пациент всегда должен помнить — заботу о своем здоровье следует доверять только специалисту. Это в полной мере относится и к процедуре электрокардиографии. Нельзя пренебрегать назначением врача и не стоит пытаться самому расшифровать ЭКГ, даже если есть уверенность, что итогом будет нормальная кардиограмма.
Пациент всегда должен помнить — заботу о своем здоровье следует доверять только специалисту. Это в полной мере относится и к процедуре электрокардиографии. Нельзя пренебрегать назначением врача и не стоит пытаться самому расшифровать ЭКГ, даже если есть уверенность, что итогом будет нормальная кардиограмма.