Как протекает митральная регургитация 1 степени
- Почему митральный клапан так важен?
- Здоровый организм не гарантия отсутствия патологии!
- А каковы предпосылки возникновения недуга?
- Что поможет обнаружить патологию?
Митральная регургитация 1 степени является довольно распространенной сердечной патологией. Заболевание способно принимать острую и хроническую формы. Чаще всего недуг называют недостаточностью митрального клапана.
Заболевание влечет за собой сбой в сердечной системе кровообращения, когда резко снижается объем крови, которую сердце должно направлять к тканям и органам тела. Митральный клапан по своему внешнему виду напоминает створки, они отделяют предсердие от левого желудочка. Возникновение обратного потока через сердечный клапан является причиной того, что полноценное функционирование сердечно-сосудистой системы оказывается нарушенным. Осложнения, которые несет с собой патология, опасны для жизни. Среди них:
- сердечная недостаточность;
- эндокардит;
- различные виды аритмий.
Почему митральный клапан так важен?
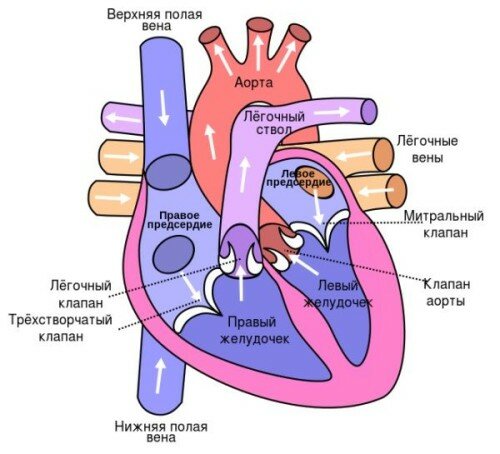
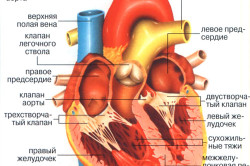 Сердце состоит из четырех камер, две из которых являются предсердиями, две — желудочками. Вначале кровь поступает в правое предсердие через правый желудочек, далее осуществляется ее транспортировка в легкие. В них происходит обмен: кровь получает кислород и отдает находящийся в ней углекислый газ. Далее происходит транспортировка крови в левое предсердие. после него она оказывается в левом желудочке, затем — в аорте. От последней осуществляется транспортировка жидкости к органам тела.
Сердце состоит из четырех камер, две из которых являются предсердиями, две — желудочками. Вначале кровь поступает в правое предсердие через правый желудочек, далее осуществляется ее транспортировка в легкие. В них происходит обмен: кровь получает кислород и отдает находящийся в ней углекислый газ. Далее происходит транспортировка крови в левое предсердие. после него она оказывается в левом желудочке, затем — в аорте. От последней осуществляется транспортировка жидкости к органам тела.
Если сердце здоровое, его сокращения и расслабления обладают свойством ритмичности. Во внутреннем органе происходят перепады давления, в результате чего он то наполняется кровью, то выталкивает ее. Первый процесс происходит при расслаблении сердца, второй — когда оно сокращается. С помощью клапанов внутреннего органа осуществляется транспортировка крови в необходимом направлении.
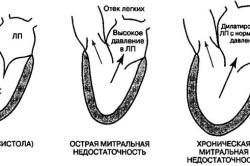
Если сокращения сердца начинают сопровождаться течением крови в противоположную сторону, у пациента диагностируют возникновение митральной регургитации 1 степени. Уже на данной стадии заболевания организм перестает получать необходимое для его нормальной жизнедеятельности количество крови, обогащенной кислородом. Первая степень патологии считается наиболее легко переносимой организмом, так как на данном этапе заболевания поток крови, поступающей в предсердие, небольшой.
В данной части внутреннего органа кровь накапливается не сразу. Чтобы весь ее объем транспортировать от предсердия к желудочку, нагрузка на орган значительно возрастает. Процесс отражается на состоянии тканей левого желудочка, он начинает увеличиваться в размерах. Гипертрофия желудочка и является одним из признаков начавшейся митральной регургитации.
Данную патологию люди, чья работа не относится к сфере здравоохранения, часто путают с трикуспидальной недостаточностью. По ряду предпосылок и симптоматических проявлений болезни, действительно, в определенной степени похожи. Второй вид регургитации характеризует обратный заброс крови из правого желудочка в правое предсердие. Первопричиной данного порока сердца является недостаточность трехстворчатого клапана, чьи створки не полностью смыкаются. Этот вид недуга тоже, как и митральная регургитация 1 степени, способен быть врожденным или приобретенным.
Но пациенты, у кого диагностирована трикуспидальная патология, встречаются в медицинской практике значительно реже, чем те, у кого обнаруживается митральная недостаточность первой степени. Как правило, первое заболевание является частью «букета» сердечных патологий и наблюдается у людей, у которых уже есть пороки сердца и отклонения в работе сердечно-сосудистой системы. В изолированном виде недуг практически не встречается, но он способен развиваться одновременно с митральной недостаточностью, например, при митрально-аортально-трикуспидальном сердечном пороке.
Вернуться к оглавлению
Здоровый организм не гарантия отсутствия патологии!
Более половины людей, страдающих митральной недостаточностью 1 степени, являются физически здоровыми. В ряде случаев к заболеванию относятся практически как к норме при условии: у пациента нет других сердечных патологий, сердечно-сосудистых заболеваний, митральная недостаточность у него не прогрессирует.

1 степень митральной регургитации с одинаковой частотой встречается у мужчин и у женщин, но в основном заболеванию подвержены люди молодого трудоспособного возраста. Существует жесткая закономерность: чем выше обратный ток крови в предсердие, тем более выражена симптоматика первой степени патологии.
Причины недуга могут быть самыми разнообразными. В их перечне:
- травмы грудной клетки;
- перенесенный человеком инфаркт миокарда;
- ревматизм, из-за которого возник порок сердца;
- различные виды врожденных и приобретенных пороков сердца ;
- перенесенная инфекционная форма эндокардита;
- пролапс митрального клапана .
Вернуться к оглавлению
А каковы предпосылки возникновения недуга?
Предпосылками для возникновения митральной недостаточности первой степени являются частые эмоциональные и физические перегрузки, стрессы, которые негативно отражаются на функционировании сердечных отделов и мышц. Если человек злоупотребляет спиртными напитками, увлекается табакокурением, велика вероятность, что у него разовьется митральная регургитация. Расширение кольца митрального клапана и неишемическая дисфункция сосочковых мышц тоже способны привести к митральной недостаточности 1 степени.
Среди редких причин возникновения хронической формы патологии врачи называют миксому предсердия — врожденный дефект эндокарда, сопровождающийся возникновением расщепления передней створки клапана. У женщин пожилого возраста одной из предпосылок появления митральной регургитации способен стать кальциноз митрального кольца. У грудных младенцев митральная недостаточность 1 степени появляется из-за дисфункции сосочковых мышц, эндокардиального фиброэластоза, острой формы миокардита, расщепления митрального клапана (при наличии или отсутствии эндокардиального дефекта основания), миксоматозной дегенерации этого же клапана.
При хронической форме заболевания изменения в тканях внутреннего органа и его функционировании наступают постепенно. При первой степени митральной недостаточности сохраняется компенсация потока регургитации. Особенностью этой степени недуга является то, что состояние декомпенсации у человека, страдающего заболеванием, не наступает.
Вернуться к оглавлению
Что поможет обнаружить патологию?
Симптомы, указывающие на наличие сердечной патологии, на первой стадии митральной недостаточности обычно не проявляются.
1 степень митральной регургитации часто протекает без специфических заметных симптомов.
 Надо без промедления обратиться к кардиологу и пройти аппаратную диагностику состояния сердца и сердечно-сосудистой системы, если заметили у себя:
Надо без промедления обратиться к кардиологу и пройти аппаратную диагностику состояния сердца и сердечно-сосудистой системы, если заметили у себя:
- боли в области сердца, причинами которых может быть выпячивание створки митрального клапана;
- одышку;
- нарушения сердечного ритма;
- учащенную частоту сердечных сокращений;
- головные боли и сопутствующие им состояния, свойственные мигрени.
Перечисленные отклонения свойственны многим сердечным патологиям. И они же укажут и на развивающуюся митральную недостаточность 1 степени. Часто повторяющиеся лихорадочные состояния и резкая потеря, на первый взгляд беспричинная, массы тела тоже являются симптомами данного заболевания, которые проявляются, если у человека вместе с патологией прогрессирует эндокардит. Но ведущим признаком митральной регургитации является пансистолический шум. Его возможно определить и без сложных методов аппаратной диагностики — с помощью стетоскопа с диафрагмой. Во время диагностики первой степени митральной регургитации пациент находится в позе лежа на левом боку, а врач прослушивает верхушку сердца. Интенсивность шума, издаваемого внутренним органом, может при митральной недостаточности нарастать, когда пациент, страдающий заболеванием, выполняет определенные действия, например, приседает.
Диагностика патологии осуществляется с помощью УЗИ, Доплеровского ЭхоКГ, получаемые в ходе исследования данные и определяют стратегию лечения митральной недостаточности. Если у человека есть 1 степень митральной регургитации, в ходе ЭКГ будет выявлено, что левое предсердие расширено и есть гипертрофия левого желудочка (с признаками ишемии или без них) — эти же данные способна подтвердить и рентгенография. Второй вид диагностики может обнаружить изменение тени сердца только в том случае, если 1 степень митральной недостаточности протекает на фоне других патологий внутреннего органа. Что касается синусного ритма, он наблюдается не всегда, потому его отсутствие нельзя принимать за подтверждение, что патология отсутствует.
Человек, у которого обнаружена митральная регургитация 1 степени, должен проходить регулярное кардиологическое обследование, чтобы врачи получали максимальную информацию о состоянии сердца и динамике прогрессирования недуга и могли правильно назначить лечение.
Что такое и как протекает митральная регургитация 1 степени
В основе классификации патологии заложены разные критерии:
- 1. Состояние протекания: острое, хроническое;
- 2. Причина возникновения: ишемическая, неишемическая;
- 3. Сложность состояния: 1, 2, 3 степени патологии.

Что такое и как протекает митральная регургитация 1 степени
Предпосылки к появлению острой регургитации митрального клапана 1 степени:
- сильное повреждение сосковых мышц и их ишемия;
- разрыв сухожилий;
- спонтанный, травматический отрыв двустворчатого клапана;
- миокардит;
- отказ протезированного митрального клапана;
- эндокардит;
- острая ревматическая лихорадка;
- инфаркт миокарда;
- травматизм сердца.
Митральная хроническая регургитация возникает вследствие:
- воспаления;
- дегенерации;
- инфекций;
- миксомы;
- СКВ;
- акромегалии, кальциноза двустворчатого кольца;
- пролапса двустворчатого клапана;
- аномалий (врожденных либо приобретенных).
Чаще всего, причиной недуга выступает ишемическая болезнь сердца, постинфарктный кардиосклероз. У новорожденных деток специалисты выделяют следующие причины регургитации митрального клапана 2 степени:
- нарушение функций сосочковых мышц;
- фиброэластоз эндокарда;
- миокардит;
- миксоматозное поражение.
Симптомы развития острой двустворчатой патологии похожи на развитие сердечной недостаточности, либо кардиогенного шока. Часто при такой недостаточности может развиваться пульмональная регургитация 1 степени. Хроническая двустворчатая регургитация не сразу манифестирует.
Клиника постепенно нарастает на фоне расширения левого предсердия. повышения давления в легких. Основные признаки включают в себя: одышку, быстрое утомление, сердцебиение и перебои в его работе из-за мерцательной аритмии. Может возникать эндокардит, что проявляется резкой лихорадкой, ухудшением состояния, снижением веса, анорексией. Яркая клиническая картина свидетельствует об умеренной, либо тяжелой патологии.

Методы диагностики
Обследование пациента обязательно состоит из нескольких этапов:
- 1. Сбор жалоб пациента. Чаще всего, больных беспокоит постоянная легкая одышка, что усиливается при незначительной физической нагрузке. С течением болезни, она переходит в ортопноэ и в эпизоды ночной астмы. Очень часто пациенты жалуются на общее недомогание, быструю утомляемость, усиленное образование пота, ощущение частого сердцебиения;
- 2. Общее обследование, пальпация. Обращает на себя внимание значительная пульсация в проекции верхушки сердца. Усилено движение левой пригрудинной области. Левый желудочек значительно увеличен, расширен, его сокращения усилены, смещены. Митральная регургитация 3 степени характеризуется разлитым прекардиальным подъемом передней грудной клетки (увеличением сердца). Возможно развитие дрожание грудной стенки;
- 3. Аускультация. Первый тон значительно ослаблен либо отсутствует. Это бывает при ревматизме, когда створки клапана становятся ригидными (за счет сочетания митрального стеноза и недостаточности). Второй тон сердца раздвоен. Третий тон усиливается пропорционально митральной недостаточности. Его выслушивают на верхушке, он выражает степень дилатации левого желудочка. Четвертый тон возникает после разрыва хорд. Его называют «криком сердца о помощи».

Диагностика и лечение митральной регургитации
Митральная регургитация – это прогибание створок митрального клапана, который находится между предсердием и желудочком. Он отвечает за подачу крови в желудочек в момент сокращения предсердия. При этом митральный клапан открывается, давая доступ жидкости. После ее прохождения его створки закрываются, чтобы кровь в разных отделах сердца не смешивалась.

Митральная регургитация приводит к нарушениям в кровообращении из-за того, что часть жидкости из желудочка обратно попадает в предсердие.
В медицине эту болезнь иначе называют пролапсом трикуспидального (трехстворчатого) клапана, поскольку при патологии он не способен обеспечивать разделение жидкости. Чтобы компенсировать это, сердечно-сосудистая система начинает перекачивать меньше крови. Таким образом, снижается давление, и организм получает меньше кислорода. Незначительные нарушения соответствуют 1 степени патологии.
Митральная регургитация может проявляться в острой или хронической форме. К заболеванию могут привести следующие процессы:
- сбой в работе или повреждение сосочковых мышц;
- эндокардит (поражение внутренней стенки сердца инфекцией);
- повреждения митрального клапана;
- резкое расширение левого желудочка;
- ишемические явления;
- воспаления ревматического характера.
Также регутригация может быть диагностирована у новорожденных, если наблюдаются следующие явления:
- миокардит (воспаление сердечной мышцы);
- накопление белков во внутреннем слое сердечной оболочки и приклапанной области;
- врожденные пороки трикуспидального клапана;
Болезнь может вызвать некоторые осложнения: мерцательную аритмию, накопление тромбов.
Следует отметить, что митральная регургитация 1 степени очень тяжело диагностируется. Но если заболевание проходит в острой форме, то она может сопровождаться отеком легких и недостаточностью желудочков. Также пациент ощущает нехватку воздуха. Однако чаще вышеперечисленные проявления становятся ощутимыми при регургитации средней и тяжелой степени.
Диагностика
Врач может выявить симптомы болезни при прослушивании стетоскопом. При регургитации наблюдается следующая картина:
- І тон (стадия сокращения желудочков) плохо слышен или полностью отсутствует;
- II тон (начало расслабления сердца) длится дольше обычного;
- Чем громче прослушивается III тон (время наполнения желудочков), тем выше степень развития заболевания;
- IV тон (конец расслабления и наполнение желудочков) хорошо прослушивается при разрыве соединяющей ткани желудочка, однако до того как он успевает увеличиться в объеме.
Но главным признаком заболевания является шум в области выше сердца, когда пациент лежит на левом боку. Он имеет высокую частоту на начальной стадии болезни.
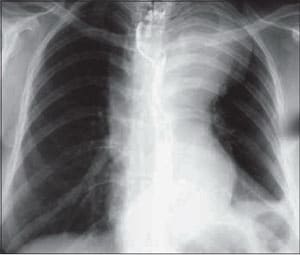
Для подтверждения диагноза понадобятся данные электрокардиограммы (ЭКГ), рентгеновский снимок грудной клетки и эхокардиография. Последнее позволяет оценить степень нарушений кровотока, обнаружить причины болезни и оценить повышение давления в артериях легких.
ЭКГ позволяет идентифицировать расширения предсердия и желудочков. Рентген также позволяет выявить эти изменения при слабой регургитации. В некоторых случаях может понадобиться общий анализ крови.
Если есть подозрение на воспаление внутренней оболочки сердца или на наличие тромбов, то проводят ультразвуковое обследование через пищевод. Также это обследование необходимо пройти пациентам, которые нуждаются в протезировании клапана, если наблюдается его зарастание белковыми соединениями или кальцитами приклапанной области.

Сегодня митральная регургитация в легкой форме не считается заболеванием. По статистике у 70% людей прослушиваются шумы, характерные для патологии. Она не требует неотложного лечения. Но пациент, у которого обнаружено это отклонение, должен проходить регулярные осмотры у кардиолога на протяжении 1-2 лет.
Однако при быстром развитии болезни для лечения необходим прием следующих медикаментов:
- Прием препаратов на основе пенициллина. Они позволяют бороться с инфекционными эндокардитами. Применяется редко, поскольку бактерии становятся устойчивыми к действиям антибиотика. Лечение должно быть дополнено другими медикаментами.
- Для лечения и профилактики тромбоэмболии применяют антикоагулянты. Особенно они эффективны, если митральная регургитация осложнена мерцательной аритмией и сердечной недостаточностью.

Операция по замене или пластике клапана для устранения митральной регургитации 1 степени применяется довольно редко. По статистике, тем не менее, хирургическое вмешательство, проведенное до увеличения объема желудочков, повышает шансы на полное выздоровление. Следует отметить, что лечение должно быть комплексным: необходимо устранить не только регургитацию клапана, но и избавиться от других сердечно-сосудистых заболеваний, спровоцировавших патологию.
РЕКОМЕНДУЕМ ПРОЧИТАТЬ:
Что еще почитать
 Пролапс митрального клапана 1 степени
Пролапс митрального клапана 1 степени Операция на сердце по замене клапана
Операция на сердце по замене клапана Диагностика и лечение митрального стеноза
Диагностика и лечение митрального стеноза Диагностика и лечение ВСД у детей
Диагностика и лечение ВСД у детей
Источники: http://1poserdcu.ru/bolezni/mitralnaya-regurgitaciya-1-stepeni.html, http://vashflebolog.ru/diagnostics/mitralnaya-regurgitaciya-1-stepeni-chto-eto-takoe.html, http://serdcezdorovo.ru/serdechno-sosudistaya-sistema/mitralnyj-klapan/regurgitaciya.html


 Болезни сердечно-сосудистой системы, способствуют повышению пульса.
Болезни сердечно-сосудистой системы, способствуют повышению пульса. Сюжеты многих фильмов посвящают нас в медицинские основы определения самочувствия человека, жив ли он. Первым делом врачи на экране, да и в жизни, проверяют пульс. Он является показателем работы сердца. Пульс свидетельствует о наличии патологий в работе сердца, он может отличаться у людей разной возрастной категории. Что еще можно узнать с помощью измерения пульсации крови в сосудах?
Сюжеты многих фильмов посвящают нас в медицинские основы определения самочувствия человека, жив ли он. Первым делом врачи на экране, да и в жизни, проверяют пульс. Он является показателем работы сердца. Пульс свидетельствует о наличии патологий в работе сердца, он может отличаться у людей разной возрастной категории. Что еще можно узнать с помощью измерения пульсации крови в сосудах? Пульс здорового человека в минуту — очень важный показатель, ведь от его значения зависит состояние сердечно-сосудистой системы. Существует разница значений сердечных сокращений в состоянии покоя и при нагрузке. Врачи утверждают, что кардионагрузки полезны для людей. Например, для похудения и удержания показателей своего веса специалисты рекомендуют ежедневно в течение 40 минут давать нагрузку организму, чтобы пульс был равен 120 уд/мин.
Пульс здорового человека в минуту — очень важный показатель, ведь от его значения зависит состояние сердечно-сосудистой системы. Существует разница значений сердечных сокращений в состоянии покоя и при нагрузке. Врачи утверждают, что кардионагрузки полезны для людей. Например, для похудения и удержания показателей своего веса специалисты рекомендуют ежедневно в течение 40 минут давать нагрузку организму, чтобы пульс был равен 120 уд/мин. Во взрослом возрасте частота сердечных сокращений составляет: для женщин — 75-80 ударов в минуту, для мужчин — 70-75. Это нормальный пульс взрослого человека. При определенной нагрузке показатель изменяется и может достигать значения в два раза больше нормы.
Во взрослом возрасте частота сердечных сокращений составляет: для женщин — 75-80 ударов в минуту, для мужчин — 70-75. Это нормальный пульс взрослого человека. При определенной нагрузке показатель изменяется и может достигать значения в два раза больше нормы.
 Пульс здорового человека в минуту — показатель, на основе которого можно диагностировать множество заболеваний. Прежде всего, значения пульсации крови показывают предрасположенность человека к отклонениям в работе сердечно-сосудистой системы. Диагностикой заболеваний по пульсу занимались еще задолго до возникновения медицины как науки. В Тибете очень развито было наблюдение за состоянием человека по пульсации крови в сосудах.
Пульс здорового человека в минуту — показатель, на основе которого можно диагностировать множество заболеваний. Прежде всего, значения пульсации крови показывают предрасположенность человека к отклонениям в работе сердечно-сосудистой системы. Диагностикой заболеваний по пульсу занимались еще задолго до возникновения медицины как науки. В Тибете очень развито было наблюдение за состоянием человека по пульсации крови в сосудах. Зная, сколько пульс у здорового человека, можно судить о патологических процессах в организме. Как и любая диагностика, определение состояния человека по пульсу подчиняется определенным правилам.
Зная, сколько пульс у здорового человека, можно судить о патологических процессах в организме. Как и любая диагностика, определение состояния человека по пульсу подчиняется определенным правилам. Для определения патологических процессов в организме нужно помнить, что нормальный пульс у здорового человека изменяется в зависимости от времени суток и сезона. Проверяя пульсацию крови, нужно учитывать ее силу и регулярность. Если пульс частый или редкий, нерегулярный, есть повод сходить к врачу.
Для определения патологических процессов в организме нужно помнить, что нормальный пульс у здорового человека изменяется в зависимости от времени суток и сезона. Проверяя пульсацию крови, нужно учитывать ее силу и регулярность. Если пульс частый или редкий, нерегулярный, есть повод сходить к врачу.





 Пульс здорового человека в покое составляет 60—80 ударов в минуту, он ритмичный и равномерный по наполнению. При ней частота пульса составляет более 50 ударов в минуту.
Пульс здорового человека в покое составляет 60—80 ударов в минуту, он ритмичный и равномерный по наполнению. При ней частота пульса составляет более 50 ударов в минуту.















 Тотальная компьютеризация рабочих процессов привела к тому, что работники часами просиживают в офисном помещении за компьютером, не имея возможности сделать простые физические упражнения. На двигательную активность всегда не хватает времени, сил и желания. Не благоприятствуют хорошему состоянию здоровья и стрессы, провоцирующие развитие сердечно-сосудистых заболеваний. Поэтому тахикардия – повод задуматься, не пора ли изменить образ жизни.
Тотальная компьютеризация рабочих процессов привела к тому, что работники часами просиживают в офисном помещении за компьютером, не имея возможности сделать простые физические упражнения. На двигательную активность всегда не хватает времени, сил и желания. Не благоприятствуют хорошему состоянию здоровья и стрессы, провоцирующие развитие сердечно-сосудистых заболеваний. Поэтому тахикардия – повод задуматься, не пора ли изменить образ жизни. Для укрепления сердца ведущие кардиологи рекомендуют использовать такие популярные и действенные витаминные комплексы:
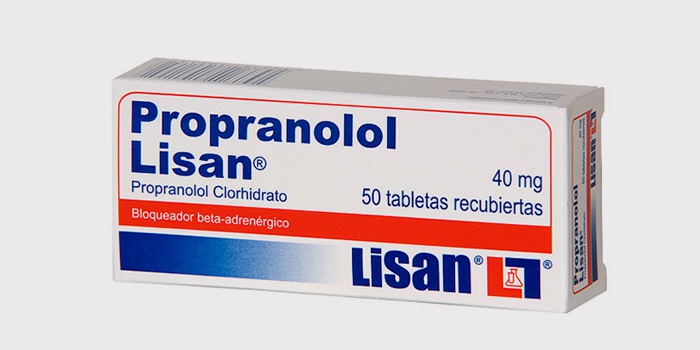
Для укрепления сердца ведущие кардиологи рекомендуют использовать такие популярные и действенные витаминные комплексы: В основе интенсивного курса терапии при тахикардии – не только правильное питание и витамины, но также действенные медикаменты:
В основе интенсивного курса терапии при тахикардии – не только правильное питание и витамины, но также действенные медикаменты:

 Важно понимать, что самостоятельное лечение ЖЭС, чревато серьезными осложнениями, поэтому не стоит рисковать и первое что необходимо сделать при появлении дискомфорта в области сердца – нанести визит к кардиологу.
Важно понимать, что самостоятельное лечение ЖЭС, чревато серьезными осложнениями, поэтому не стоит рисковать и первое что необходимо сделать при появлении дискомфорта в области сердца – нанести визит к кардиологу.






 Лечение экстрасистолии народными средствами: рецепты и рекомендации
Лечение экстрасистолии народными средствами: рецепты и рекомендации Желудочковая эстрасистолия: симптомы
Желудочковая эстрасистолия: симптомы Экстрасистолия при остеохондрозе
Экстрасистолия при остеохондрозе Наджелудочковая экстрасистолия: лечение
Наджелудочковая экстрасистолия: лечение Экстрасистолия после еды
Экстрасистолия после еды Синусовая тахикардия сердца: что это такое?
Синусовая тахикардия сердца: что это такое?




 Лекарства для снижения частоты пульса
Лекарства для снижения частоты пульса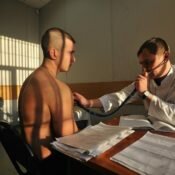 Берут ли в армию с синусовой тахикардией
Берут ли в армию с синусовой тахикардией Что принимать при тахикардии
Что принимать при тахикардии Причины возникновения, основные симптомы и методы лечения синусовой тахикардии
Причины возникновения, основные симптомы и методы лечения синусовой тахикардии
 Мерцательная сердечная аритмия
Мерцательная сердечная аритмия



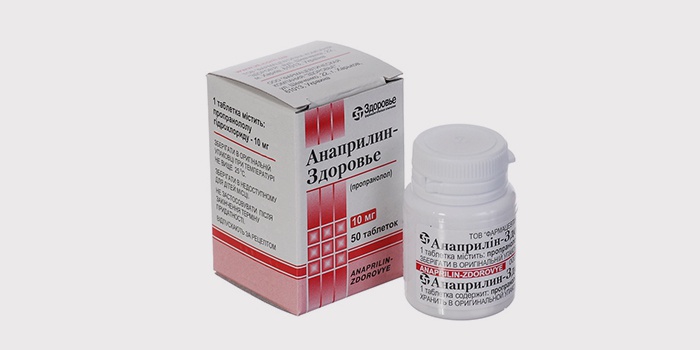
 Лекарства при тахикардии назначают при нарушении сердечного ритма, вызванного хаотичной работой сердца. Для успокоения и нормализации желудочкового и предсердного ритма применяют блокаторы натриевых каналов. К ним относят: Дизопирамид, Мексилетин, Хинидин, Прокаинамид, Пропафенон и Флекаинид. Действующие вещества этих препаратов направлены на нормализацию электрической активности в мышцах сердца и чсс.
Лекарства при тахикардии назначают при нарушении сердечного ритма, вызванного хаотичной работой сердца. Для успокоения и нормализации желудочкового и предсердного ритма применяют блокаторы натриевых каналов. К ним относят: Дизопирамид, Мексилетин, Хинидин, Прокаинамид, Пропафенон и Флекаинид. Действующие вещества этих препаратов направлены на нормализацию электрической активности в мышцах сердца и чсс.


 К общим симптомам патологии относятся:
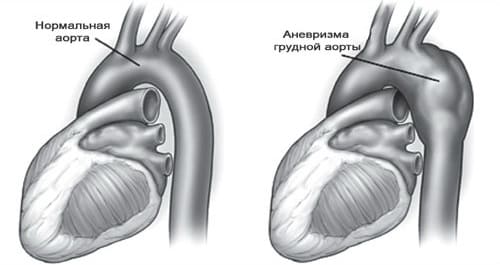
К общим симптомам патологии относятся: Ознакомьтесь с симптомами расслоения аорты — опасного заболевания, требующего компетентной медицинской помощи.
Ознакомьтесь с симптомами расслоения аорты — опасного заболевания, требующего компетентной медицинской помощи.
 Больному рекомендуют отказаться от вредных привычек, нормализовать режим дня и ограничить время работы за компьютером. Также пациентам показана лечебная физкультура, умеренные физические нагрузки и полноценный сон на анатомически правильных подушках.
Больному рекомендуют отказаться от вредных привычек, нормализовать режим дня и ограничить время работы за компьютером. Также пациентам показана лечебная физкультура, умеренные физические нагрузки и полноценный сон на анатомически правильных подушках. Так как точные причины заболевания пока что не выяснены, предупредить его практически невозможно. Чтобы снизить риск развития гипоплазии позвоночных артерий у плода, женщинам рекомендуется еще на стадии планирования беременности пройти все исследования (в частности, анализ на TORCH-инфекции) и при необходимости получить адекватное лечение.
Так как точные причины заболевания пока что не выяснены, предупредить его практически невозможно. Чтобы снизить риск развития гипоплазии позвоночных артерий у плода, женщинам рекомендуется еще на стадии планирования беременности пройти все исследования (в частности, анализ на TORCH-инфекции) и при необходимости получить адекватное лечение.




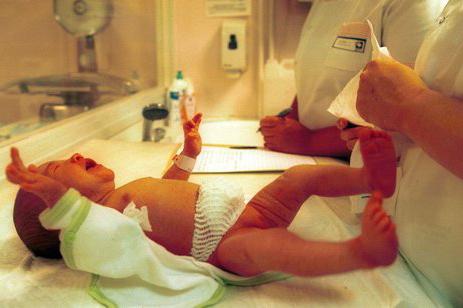 Как работает сердце? Две правые камеры через легочные артерии поставляют венозную кровь в легкие, где происходит ее обогащение кислородом. Затем из легких артериальная кровь возвращается к левым камерам сердца через легочные вены. Оттуда через аорту она поступает ко всем другим органам. Порок сердца у новорожденных означает, что дефект в сердечной структуре возник еще при внутриутробном развитии. Сердце ребенка начинает биться только на 22 день после зачатия. В этот период оно имеет форму трубки, которая затем наклоняется и образует петлю. К 28 дню после зачатия сердце приобретает правильную форму. Как раз в этот момент и может начать развиваться порок сердца. Доподлинно неизвестно, почему так происходит, но есть предположения, что некоторые заболевания, лекарства и генетика могут играть роль.
Как работает сердце? Две правые камеры через легочные артерии поставляют венозную кровь в легкие, где происходит ее обогащение кислородом. Затем из легких артериальная кровь возвращается к левым камерам сердца через легочные вены. Оттуда через аорту она поступает ко всем другим органам. Порок сердца у новорожденных означает, что дефект в сердечной структуре возник еще при внутриутробном развитии. Сердце ребенка начинает биться только на 22 день после зачатия. В этот период оно имеет форму трубки, которая затем наклоняется и образует петлю. К 28 дню после зачатия сердце приобретает правильную форму. Как раз в этот момент и может начать развиваться порок сердца. Доподлинно неизвестно, почему так происходит, но есть предположения, что некоторые заболевания, лекарства и генетика могут играть роль.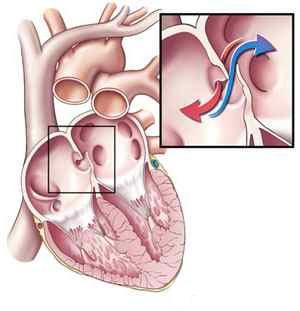 Порок сердца у новорожденных может быть разных видов, а именно:
Порок сердца у новорожденных может быть разных видов, а именно: Когда у новорожденного есть серьезный порок сердца, симптомы проявляются уже в первые несколько часов, дней или недель жизни. Признаки могут включать нездоровый цвет кожи, учащенное дыхание, отеки ног и живота. Менее серьезные дефекты могут вообще не иметь признаков и проявиться уже в старшем возрасте. Они могут включать одышку и быструю утомляемость во время физических нагрузок, отеки рук и ног. Серьезный порок сердца у новорожденных, даже если он не угрожает жизни, должен сразу подвергаться лечению, иначе есть риск появления таких осложнений, как:
Когда у новорожденного есть серьезный порок сердца, симптомы проявляются уже в первые несколько часов, дней или недель жизни. Признаки могут включать нездоровый цвет кожи, учащенное дыхание, отеки ног и живота. Менее серьезные дефекты могут вообще не иметь признаков и проявиться уже в старшем возрасте. Они могут включать одышку и быструю утомляемость во время физических нагрузок, отеки рук и ног. Серьезный порок сердца у новорожденных, даже если он не угрожает жизни, должен сразу подвергаться лечению, иначе есть риск появления таких осложнений, как:





 Новорожденный ребенок, имеющий порок сердца, беспокойный и плохо набирает вес.
Новорожденный ребенок, имеющий порок сердца, беспокойный и плохо набирает вес.



 Причины кардиомегалии
Причины кардиомегалии











 ом одинаковый, это боль в груди с отдачей в руку (левую).
ом одинаковый, это боль в груди с отдачей в руку (левую). и болезни сердца нельзя впадать в панику, лишнее нервное напряжение может только навредить.
и болезни сердца нельзя впадать в панику, лишнее нервное напряжение может только навредить.




 При осмотре врач должен обращать внимание на внешние особенности человека. Высокий рост, удлинение ладоней (арахнодактилия), деформация грудины, сколиоз, кифоз, гипермобильность суставов могут говорить о наличии синдрома Марфана, о котором мы писали выше.
При осмотре врач должен обращать внимание на внешние особенности человека. Высокий рост, удлинение ладоней (арахнодактилия), деформация грудины, сколиоз, кифоз, гипермобильность суставов могут говорить о наличии синдрома Марфана, о котором мы писали выше.


 Когда аневризма приобретает обширные размеры, ее симптомы могут быть следующими:
Когда аневризма приобретает обширные размеры, ее симптомы могут быть следующими: При появлении болей в сердце, а также в грудном отделе позвоночника, увеличении потоотделения и головокружениях нужно обязательно обращаться за квалифицированной помощью к врачам.
При появлении болей в сердце, а также в грудном отделе позвоночника, увеличении потоотделения и головокружениях нужно обязательно обращаться за квалифицированной помощью к врачам. Ознакомьтесь также и с описанием аневризмы сонной артерии — другого опасного и непредсказуемого заболевания схожей этиологии.
Ознакомьтесь также и с описанием аневризмы сонной артерии — другого опасного и непредсказуемого заболевания схожей этиологии.