Синдром слабости синусового узла
Cиндром слабости синусового узла по современным взглядам на аритмии относится к комбинированным формам. Это означает, что основной клинико-электрокардиографический синдром сочетается с другим видом расстройств проводимости или автоматизма.
В частности, для его проявления характерны стойкая брадикардия (возможно из-за синоаурикулярной блокады) в комбинации с эктопическими формами аритмий:
- экстрасистолией,
- трепетанием предсердий,
- мерцательной аритмией,
- наджелудочковой пароксизмальной тахикардией.
Реже наблюдаются ускользающие сокращения и ритмы или только медленный предсердный (атриовентрикулярный) ритм. Наиболее опасным признаком служат повторяющиеся приступы асистолии из-за остановки всех источников ритма. Подобные явления называются синоаурикулярным синкопе. Чаще их провоцируют атаки пароксизма мерцания или тахикардии.
Распространенность подобных поражений характерна среди лиц пожилого возраста, независимо от пола. Но встречается и у детей при сердечной патологии. В расчете на 10000 населения слабость синусового узла находят у 3–5 человек.
В МКБ-10 синдром включен в группу «Других нарушений сердечного ритма» с кодом I49.5.
Патофизиология изменений в синусовом узле
Синусовый узел лежит на границе полой вены и правого предсердия, выполняет роль водителя ритма. С ним связаны волокна нервной системы, через которые осуществляется передача «приказов» о потребности ускорения при физической нагрузке, стрессе. Поэтому узел является важной структурой приспособления и согласования сердечной деятельности с требованиями организма.
Поддерживая частоту сердечных сокращений в спокойном состоянии в пределах 60–80 в минуту, синусовый узел обеспечивает полноценные сокращения всех камер сердца с полным преодолением сосудистого сопротивления, нормальным кровотоком. Эта функция обеспечивается скоплением ритмогенных (пейсмекерных) клеток, способных порождать нервный импульс и передавать его далее по проводящей системе.
Свойство автоматизма и хорошая проводимость электрического импульса гарантируют достаточное кровенаполнение артерий мозга и сердца, препятствуют возможной ишемии тканей.
При возникновении синдрома слабости синусового узла теряется роль главного водителя ритма. Создаются условия для активации эктопических очагов и их попыток навязать сердцу собственный ритм. Важно, что импульсы, пришедшие из новых участков, могут поддерживаться вегетативной нервной системой, но не способны адаптировать сердце к условиям существования человека, а только дезорганизуют его деятельность.
Почему возникает слабость узла?
В зависимости от происхождения синдром слабости синусового узла делится на первичный и вторичный.
К причинам первичного синдрома относятся все патологии, вызывающие поражение непосредственно зоны расположения узла. Это возможно при:
- болезнях сердца — ишемии разной степени тяжести, гипертрофии при гипертензии и миокардиопатиях, пороках сердца врожденного и приобретенного генеза, пролапсе митрального клапана, травматическом повреждении, воспалительных заболеваниях (миокардитах, эндокардитах, перикардитах), хирургическом вмешательстве;
- дегенеративных системных патологиях с заменой мышечной ткани на рубцовую (склеродермия, красная волчанка, идиопатические воспаления, амилоидоз);
- общей дистрофии мышц;
- гипотиреозе и другой эндокринной патологии;
- злокачественных новообразованиях в сердце и окружающих тканях;
- специфическом воспалении в третичном периоде сифилиса.
Вторичный синдром вызывается внешними (по отношению к сердцу) факторами, отсутствием органической патологии. К ним можно отнести:
- гиперкалиемию;
- гиперкальциемию;
- действие лекарственных средств (Допегита, Кордарона, сердечных гликозидов, β-адреноблокаторов, Клофелина);
- гиперактивность блуждающего нерва — при болезнях мочеполовых органов, глотки, пищеварения (на фоне глотания, рвоты, затрудненной дефекации), повышенном внутричерепном давлении, переохлаждении, сепсисе.

Следует отличать патологию от физиологической брадикардии у спортсменов и проявлений вегетососудистой дистонии в подростковом периоде в связи с половым созреванием
Однако сочетание брадикардии с другой аритмией должно всегда наводить на мысль о возможной потере функций синусовым узлом в связи с миокардиодистрофией.
Клинико-электрофизиологическая классификация
Различают варианты проявления и течения синдрома.
Латентный — не имеет клинических симптомов, признаки на ЭКГ нечеткие, пациент трудоспособен, не требуется лечения.
Компенсированный — проявляется в двух формах:
- брадисистолическая — характеризуется склонностью пациента к головокружению, слабости, жалобам на шум в голове, возможны профессиональные ограничения при определении трудоспособности, но имплантация кардиостимулятора не нужна;
- брадитахисистолическая — на фоне брадикардии возникают приступообразная мерцательная аритмия, синусовая тахикардия, трепетание предсердий, назначается лечение антиаритмическими средствами, имплантация кардиостимулятора рассматривается как вариант помощи при отсутствии эффекта от лекарств.
Декомпенсированный — тоже следует рассматривать в зависимости от формы;
- при брадисистолии — стойкая брадикардия приводит к симптомам нарушения мозгового кровообращения (головокружение, обмороки, транзиторные ишемические состояния), сопровождается нарастанием сердечной недостаточности (отеки, одышка), пациент является инвалидом, при возникновении приступов асистолии показана имплантация кардиостимулятора;
- при брадитахисистолической форме — учащаются приступы пароксизмальной тахиаритмии, нарастает одышка в покое, появляются отечность на ногах, в лечении имеется необходимость в искусственном ритмоводителе.

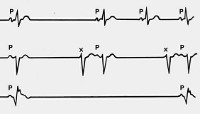
Варианты картины ЭКГ с асистолией, указанной стрелками
Возможен вариант — синдром слабости синусового узла + наличие устойчивой мерцательной аритмии. Принято различать 2 формы:
- брадисистолическую — с частотой сокращений до 60 в минуту, проявляется недостаточностью мозгового кровообращения и признаками сердечной декомпенсации;
- тахисистолическую — постоянная мерцательная аритмия при частоте сердечных ударов свыше 90 в минуту.
Клинические проявления
Среди симптомов слабости синусового узла принято выделять 3 группы:
- общие проявления — включают бледность кожи, зябкость рук и ног, мышечную слабость, перемежающуюся хромоту при ходьбе;
- мозговые — обмороки, головокружение, шум в ушах, преходящие нарушения чувствительности, эмоциональную лабильность (то слезы, то смех), снижение памяти, старческое слабоумие;
- сердечные — чувство перебоев ритма, остановки, редкого пульса даже при физической нагрузке, боли за грудиной, изменение дыхания (одышка в покое).
Провокаторами обмороков могут быть:
Ознакомьтесь со статьей:  Синусовая аритмия на ЭКГ
Синусовая аритмия на ЭКГ
- резкие движения головы;
- кашель и чихание;
- тесный воротник.
Обычно сознание возвращается самостоятельно. Бывают затяжные обмороки, когда требуется медицинская помощь.
В зависимости от причины синдром может протекать:
- остро — при инфаркте миокарда, травме;
- хронически — с чередованием периодов ухудшения и улучшения состояния — при хронических миокардитах, пороках сердца, эндокринных заболеваниях.
Кроме того, в хроническом течении различают:
- стабильное;
- прогрессирующее медленным темпом.
Диагностика
Диагностика синдрома сложна из-за наличия сразу нескольких аритмий. Даже опытным специалистам по функциональной диагностике требуется время и повторное снятие ЭКГ для уточнения формы.

Зарегистрировать все изменения можно только за значительный временной промежуток, поэтому обычный способ снятия ЭКГ бывает малоинформативным
Наиболее достоверны признаки при кардиомониторном наблюдении за лежачим больным или проведении холтеровского мониторирования в течение 1–3 суток с последующим анализом данных. В зависимости от возможности зарегистрировать ЭКГ-признаки различают варианты:
- латентный — никаких признаков выявить не удается;
- интермиттирующий — характерные изменения выявляются только во время сна, в ночные часы при росте активности блуждающего нерва;
- манифестирующий — явные признаки можно видеть в течение суток.
Для диагностики используются пробы с провокацией Атропином, чреспищеводным методом кардиостимуляции.
Атропиновая проба заключается во введении подкожно 1 мл раствора Атропина, при этом частота стимулированного узла не превышает 90 в минуту.
Чреспищеводный метод относится к электрофизиологическим исследованиям. Устанавливается путем заглатывания электрода, ритм сердца стимулируют до частоты 110-120 в минуту. Оценка проводится после прекращения стимуляции по скорости восстановления собственного ритма. Если пауза превышает 1,5 секунды, предполагается слабость синусового узла.
Чтобы выяснить природу синдрома, проводятся дополнительные исследования:
- УЗИ сердца;
- допплерографию;
- магниторезонансную томографию.
Подсказать причину могут общие анализы, исследование гормонального фона.

Синдром слабости синусового узла предполагается у 75% пациентов с брадикардией
По каким признакам на ЭКГ ставится диагноз?
Специалисты обращают внимание на разные сочетания. Их много, все возможности описаны в монографиях по расшифровке ЭКГ. Рассмотрим наиболее встречаемые признаки и примеры.
- У пациента 64 лет с гипертензией регистрируется брадикардия 52 в минуту. На коротком отрезке записи появляется сначала желудочковая экстрасистола, затем пауза в 1,12 секунды. Во время «молчания» синусового узла «проскакивают» 3 ускользающих сокращения, из которых первые два — из правого желудочка, третий — из атриовентрикулярного узла. При этом зубцы Р (предсердные) следуют в своем темпе.
- Больная 70 лет с декомпенсированным пороком сердца госпитализирована при возникновении приступа потери сознания. На кардиомониторе проявились: редкий синусовый ритм (до 50 в минуту), сменяющийся приступообразной мерцательной аритмией. За ней следует прямая линия, длящаяся 8 секунд, что говорит о полной остановке сердца (асистолии). Возможно, в данном случае имеет место слабость не только синусового, но и атриовентрикулярного узла.
- Пациентка 68 лет наблюдается у кардиолога по поводу ишемической болезни, перенесла острый трансмуральный инфаркт 2 года назад. С тех пор у нее нестойкая брадикардия. Ритм не из синусового, а из атриовентрикулярного узла. Часто на фоне редких сокращений чувствует сердцебиения. На холтеровском исследовании зафиксированы приступы желудочковой тахикардии. После приступа возникают явные признаки ишемии в зоне вокруг рубца.

Тонкий электрод для чреспищеводной стимуляции вводится через рот или через носовые ходы
Лечение синдрома слабости синусового узла позволяет предупредить внезапную смерть от асистолии. Основными лекарственными препаратами являются:
- Теопек,
- Теотард,
- коронаролитики,
- препараты, включающие Атропин при установленной связи с ведущей ролью блуждающего нерва.
При воспалительных заболеваниях применяют большие дозы кортикостероидов коротким курсом.
Если синдром вызван пороком сердца и прогрессирует церебральная недостаточность, то в молодом возрасте необходимы реконструктивные операции. Поскольку чаще страдают люди пожилые, то самым эффективным лечением является установка кардиостимулятора .
Абсолютные показания для имплантации кардиостимулятора такие:
- переход в клинику синдрома Морганьи-Адамса-Стокса;
- брадикардия менее 40 уд. в минуту;
- частые головокружения, зафиксированные кратковременные остановки сердца, наличие коронарной недостаточности, высокое артериальное давление;
- комбинации брадикардии с другими аритмиями;
- невозможность подобрать лекарственные препараты для лечения сочетаний аритмии.
Наличие у пациента слабого синусового узла повышает риск внезапной смерти на 5% дополнительно к имеющимся другим факторам. Самым неблагоприятным сочетанием для течения болезни является комбинация брадикардии и предсердных тахиаритмий. Наиболее терпимая клиника наблюдается у пациентов с изолированной брадикардией.
От 30 до 50% больных погибают от тромбоэмболий, вызванных низкой скоростью кровотока и пароксизмами аритмии.
Пациенты должны знать о своем диагнозе. Рекомендуется хранить дома последнюю ЭКГ на случай вызова «Скорой помощи». Больному нельзя перегружаться физически. Родственники должны позаботиться о бережном отношении и отсутствии стрессовых ситуаций.
Синдром слабости синусового узла
 Синдром слабости синусового узла – это общее понятие, характеризующееся нарушением ритма и обусловленное уменьшением или абсолютным прекращением автоматической работы предсердного и синусового узла. При синдроме слабости синусового узла происходят определённые процессы, при которых нарушается образование импульсов и их проведение из СУ в предсердия в виде признаков брадикардии, а также сопутствующих аритмий эктопического характера. У таких больных с синдромом слабости синусового узла может внезапно наступить остановка сердца.
Синдром слабости синусового узла – это общее понятие, характеризующееся нарушением ритма и обусловленное уменьшением или абсолютным прекращением автоматической работы предсердного и синусового узла. При синдроме слабости синусового узла происходят определённые процессы, при которых нарушается образование импульсов и их проведение из СУ в предсердия в виде признаков брадикардии, а также сопутствующих аритмий эктопического характера. У таких больных с синдромом слабости синусового узла может внезапно наступить остановка сердца.
В основном, данная аномалия чаще диагностируется у людей после шестидесяти лет, причём без преимуществ в половом отношении. Однако это заболевание иногда выявляют среди таких пациентов, как дети и подростки.
Дисфункция СУ образуется как следствие поражений органического характера, а также в последствие медикаментозных и вегетативных нарушений деятельности автоматизма, которые устраняются назначением необходимых препаратов для восстановления сердечной функции или отменой тех лекарственных средств, для которых характерно участие в импульсном образовании и его проведении. Синдром слабости синусового узла развивается с утратой узлом основной позиции в образовании ритма сердца.
Синдром слабости синусового узла причины
Среди этиологических факторов, влияющих на развитие первичной формы аномалии, отмечают дисфункции в результате органических поражений зоны синоатриального характера. В первую очередь это кардиальная патология – гипертоническая болезнь, пороки сердца, кардиомиопатии, ИБС. миокардиты, травмы хирургической этиологии и пересадка сердца. К причинам также можно отнести заболевания дегенеративного и инфильтративного характера, гипотиреоз. изменения в костях и мышцах, амилоидоз старческой этиологии, злокачественные опухоли сердца. склеродермическое сердце, саркоидоз .
Синдром слабости синусового узла может быть спровоцирован ишемией, которую вызывает стеноз артерий, а она, в свою очередь, питает СУ и зону синоатриального характера. А также различные воспалительные процессы и инфильтрации, дистрофии, кровоизлияния, склероз и некроз считаются способствующими факторами данного синдрома.
Вторичные причины проявлений синдрома слабости синусового узла связаны с экзогенными факторами, которые напрямую воздействуют на СУ. Среди них выделяют такие факторы, как гиперкальциемию, гиперкалиемию, терапию лекарственными средствами, которые снижают работу СУ (Клофелин, Верапамил, Допегит, b-адреноблокаторы, Кордарон, сердечные гликозиды).
К внешним факторам, влияющим на формирование синдрома слабости синусового узла, относится ВПСУ (вегетативная дисфункция СУ). Её очень часто отмечают с гиперактивацией нерва блуждающего свойства, что становится причиной брадикардии и процессов, удлиняющих рефрактерность этого узла. Блуждающий нерв может приобретать повышенный тонус и в процессе сна, и при мочеиспускании, диспепсических расстройствах, во время глотания и кашля, а также при проведении пробы Вальсавы. Появление патологической активности этого нерва может быть спровоцировано воспалительными процессами в глотке, пищеварительном тракте и мочеполовой системе, которые отличаются наличием обильной иннервации. Всё это может происходить при подъёме температуры и внутричерепном давлении, сепсисе и гиперкалиемии.
Кроме того, истинная форма синдрома слабости синусового узла у людей, занимающихся профессиональным спортом, может сочетаться с другими патологиями аритмий в результате дистрофии сердечной мышцы.
Синдром слабости синусового узла симптомы
Симптоматика синдрома слабости синусового узла складывается из нескольких вариантов течения: латентный, компенсированный, декомпенсированный и брадисистолический тип с постоянной мерцательной аритмией.
Латентный вариант синдрома слабости синусового узла характеризуется отсутствием клинических симптомов и электрокардиографических проявлений. А вот дисфункцию этого узла определяют с помощью электрофизиологического исследования. Также не отмечаются ограничения в трудоспособности, и при такой форме синдрома нет необходимости в имплантации кардиостимулятора.
Компенсированный вариант синдрома слабости синусового узла подразделяется на два подвида: брадисистолический и брадитахисистолический. В первом случае у больного сильно выражена клиническая симптоматика в виде жалоб на ощущение слабости и появляющиеся головокружения. При этом отмечается частичное ограничение в профессиональной трудоспособности, но оперативное вмешательство по имплантации электрокардиостимулятора пока не проводится. Во втором случае, при брадитахисистолии, к клиническим проявлениям второго варианта присоединяются тахиаритмии пароксизмального характера. Кардиостимулятор имплантируется при декомпенсации заболевания с назначением противоаритмического лечения.
Декомпенсированный вариант синдрома слабости синусового узла также подразделяется на течение с брадисистолией и брадитахисистолией. Первая форма характеризуется стойкой выраженной СБ (синусовая брадикардия ) и проявлениями в виде нарушений церебрального кровообращения, недостаточной работой сердца из-за брадиаритмии. При этом больные ограничены в трудоспособности, и имплантация кардиостимулятора показана при асистолии и восстановительной деятельности СУ более трёх секунд. Для второй формы (синдром Шорта) характерна вся симптоматика предыдущей формы синдрома слабости синусового узла с добавлением суправентрикулярной тахикардии, трепетания и мерцания предсердий. В этом случае больные полностью утрачивают трудоспособность, и поэтому имплантация назначается при таких же показаниях, как и при брадисистолическом типе декомпенсированного варианта.
При постоянной брадисистолии мерцательной аритмии свойственны тахистолические симптомы и брадисистолические. В первом варианте ограничивается трудоспособность, и нет определённых показаний к оперативному вмешательству. Во втором варианте – электрокардиостимулятор имплантируется при симптомах церебрального характера и сердечной недостаточности.
Для синдрома слабости синусового узла характерно острое и хроническое течение заболевания с возможными рецидивами. Острая форма развивается как следствие инфаркта миокарда. А рецидивы синдрома слабости синусового узла могут иметь прогрессирующее течение в стабильной или медленной форме.
Причинами образования первичной формы синдрома слабости синусового узла выступают поражения синусной и предсердной зон, а при вторичной – нарушения регуляции вегетативной системы.
Симптоматика вариантов данного синдрома характеризуется многообразием клинических проявлений. У определённого контингента пациентов признаки синдрома слабости синусового узла длительное время могут себя никак не проявлять, а у других больных это выражается нарушением сердечного ритма в сопровождении болей в голове, приступов Морганьи-Адамса-Стокса и головокружения. Кроме того, развивается астма кардиального типа, отёк лёгких и стенокардия, а в редких случаях – инфаркт миокарда .
В основном вся клиника синдрома слабости синусового узла основывается на церебральных и кардиальных симптомах. Первый вариант выражается в усталости больного, его раздражительности, забывчивости и лабильности эмоций, а у пациентов пожилого возраста снижается интеллект и память. А при прогрессировании патологии вся симптоматика церебрального характера начинает постепенно нарастать. В этом случае появляются предобморочные признаки, затем кожа бледнеет, становится холодной и покрывается холодным потом, при этом резко падает давление.
Способствовать появлению обмороков могут: тесный воротник, резкое движение головой и кашель. Как правило, эти обмороки проходят без оказания медицинской помощи, а вот при затяжных формах – неотложная помощь просто необходима.
При выраженных признаках брадикардии усиливается головокружение. появляются провалы в памяти, раздражительность, парезы, бессонница и проглатывание слов.
Признаки кардиального проявления связаны с появления ощущений пульса с замедленным или нерегулярным наполнением, а также болями за грудной клеткой, что объясняется недостаточной функцией коронарного кровообращения. В дальнейшем присоединяются аритмии в виде одышки, сбоев в функционировании сердца, биения сердца, слабости и развития хронической формы недостаточной деятельности сердца.
На момент прогрессирующего течения синдрома слабости синусового узла появляется тахикардия вентрикулятного характера или фибрилляция, которая повышает риск ВСС (внезапная сердечная смерть). Также имеются и другие органические проявления заболевания – это олигурия, перемежающаяся хромота. нарушения в желудочном и кишечном тракте, слабость в мышцах в результате их оксигенации.
При объективном осмотре выявляют брадикардию в ночное время, которая может иметь место при нагрузках физического свойства; синоатриальную блокаду или ритмы эктопического характера.
Синдром слабости синусового узла у детей
Это комплексное состояние, которое включает сниженную способность СУ выполнять различные варианты проведений импульсов. Такая патология у детей представляет собой необратимый процесс поражения СУ и центров, лежащих ниже его, которые снижают ЧСС. Синдром слабости синусового узла проявляется органическим характером нарушений СУ и требует более раннего выявления у пациентов с данной патологией и своевременного хирургического вмешательства для того, чтобы предотвратить синдром ВС (внезапная смерть). Для этого необходимо проводить скрининг только рождённых детей, чтобы предотвратить смертность среди детей разного возраста в будущем.
Симптоматика синдрома слабости синусового узла у детей характеризуется такими формами, как преходящая (на фоне воспалительных заболеваний сердечной мышцы), постоянная (при пороках сердца) или прогрессирующая (при кардиомиопатии, при синдроме Романо-Уорда), но в основном поражается проводящая система.
Затруднением в диагностике синдрома слабости синусового узла у детей являются бессимптомные случаи заболевания, при котором ВС, обусловленная ФЖ или асистолией может стать единственным признаком патологического процесса. Поэтому анализ симптоматики дебютирования заболевания у детей и особенности его выявления сохраняются со всей актуальностью.
У 50% детей данная патология протекает без симптомов, и признаки заболевания выявляются совершенно случайно. Остальная половина больных детей страдает синкопальными приступами, головными болями, слабостью, сердечными перебоями в ритме, головокружением. У таких детей на ЭКГ обнаруживается синусовая брадикардия или миграция водителя ритма. И в случаях отсутствующего лечения, в 40% случаев развивается синоатриальная блокада, а также полностью отказывает СУ. Но даже при бессимптомном течении заболевания, синдром постепенно прогрессирует.
На электрокардиограмме больного ребёнка отмечается брадикардия, миграция ритма, суправентрикулярные тахикардии, выскальзывающие ритмы.
При первом варианте синдрома слабости синусового узла в сердце появляются состояния синкопального или предсинкопального характера. Второй вариант патологии развивается в зависимости от конкретной ситуации электрофизиологического характера у отдельно взятого ребёнка. При имеющихся латентных путях дополнительного свойства, формируется третий вариант, характеризующийся синдромом возникновения тахикардий с брадикардиями. А вот уже при четвёртом варианте синдрома слабости синусового узла наблюдается выраженная стойкая брадикардия и асистолия. При этом также отмечается брадикардитическая форма в виде мерцания и трепетания предсердий.
Почти 40% маленьких пациентов чувствуют головокружения, резкую слабость, затемнение сознания, а 50% имеют выраженные нарушения в кровообращении головного мозга. Такие дети резко становятся бледными, у них может внезапно остановится дыхание и появляются судороги. Поэтому очень часто четвёртый вариант патологического процесса относят к кардионевропатиям.
Синдром слабости синусового узла лечение
Лечебные мероприятия синдрома слабости синусового узла будут зависеть от степени нарушений проводимости СУ, этиологических факторов, выраженности симптоматической картины заболевания.
При незначительных проявлениях синдрома слабости синусового узла назначают терапевтическое лечение первостепенного заболевания и наблюдение у кардиолога. А вот применение медикаментозных средств используется при появлении незначительных брадиаритмий и тахиаритмий, хотя они в данном случае не оказывают существенного эффекта.
Основным и действенным методом терапии синдрома слабости синусового узла является имплантация электрокардиостимулятора. При выраженных клинических проявлениях характерной патологии проводят имплантацию аппарата, который вырабатывает специальные импульсы при падающей ЧСС до самых низких показателей.
Для имплантации кардиостимулятора учитывают наличие однократного приступа по Морганьи-Эдемс-Стокса, брадикардию с сердечными ударами меньше сорока в минуту, головокружения, состояния пресинкопального характера, недостаточное коронарное кровообращение, высокие показатели АД и брадикардию в сочетании с другими аритмиями.
Таким образом, надо всегда помнить, что при отсутствии соответствующего лечения синдрома слабости синусового узла, больные могут в среднем прожить несколько недель, и это будет зависеть от степени заболевания. А вообще, данная патология имеет значительную вариабельность, которая характеризуется продолжительностью жизни без лечения от недели до десяти лет, а в некоторых случаях и более.
Синдром слабого синусового узла
Синдром слабого синусового узла
Синдром слабости синусового узла (СССУ, синдром дисфункции синусового узла) – нарушение ритма, вызванное ослаблением или прекращением функции автоматизма синусно-предсердного узла. При СССУ нарушается образование и проведение импульса из синусового узла в предсердия, что проявляется урежением сердечного ритма (брадикардией) и сопутствующими эктопическими аритмиями. У пациентов с синдромом слабости синусового узла возможно наступление внезапной остановки сердечной деятельности.
Синдромом слабости синусового узла в основном страдают пожилые пациенты (старше 60-70 лет) обоего пола, хотя СССУ также встречается у детей и подростков. Распространенность данного вида аритмии в общей популяции составляет от 0,03 до 0,05%. Помимо истинной дисфункции синусового узла, связанной с его органическим поражением, встречаются вегетативные и медикаментозные нарушения функции автоматизма, устраняющиеся лекарственной денервацией сердца либо отменой препаратов, ведущих к подавлению образования и проведения импульса.
Синусовый (синусно-предсердный) узел является генератором импульсов и водителем сердечного ритма первого порядка. Он расположен в зоне устья верхней полой вены в правом предсердии. В норме в синусовом узле зарождаются электрические импульсы с частотой 60—80 в 1минуту. Синусовый узел состоит из ритмогенных пейсмекерных клеток, обеспечивающих функцию автоматизма. Деятельность синусно-предсердного узла регулирует вегетативная нервная система, что проявляется изменениями сердечного ритма сообразно гемодинамическим потребностям организма: учащением сердечных сокращений при физической нагрузке и замедлением в покое и период сна.
При развитии синдрома слабости синусового узла возникает периодическая или постоянная утрата синусно-предсердным узлом ведущей позиции в формировании сердечного ритма.
Классификация СССУ
По особенностям клинического проявления выделяют следующие формы синдрома слабости синусового узла и варианты их течения:
1. Латентная форма – отсутствие клинических и ЭКГ-проявлений; дисфункция синусового узла определяется при электрофизиологическом исследования. Ограничений трудоспособности нет; имплантация электрокардиостимулятора не показана.
2. Компенсированная форма:
- брадисистолический вариант – слабо выраженные клинические проявления, жалобы на головокружение и слабость. Может быть профессиональное ограничение трудоспособности; имплантация электрокардиостимулятора не показана.
- брадитахисистолический вариант – к симптомам брадисистолического варианта добавляются пароксизмальные тахиаритмии. Имплантация электрокардиостимулятора показана в случаях декомпенсации синдрома слабости синусового узла под влиянием противоаритмической терапии.
3. Декомпенсированная форма:
- брадисистолический вариант – определяется стойко выраженная синусовая брадикардия; проявляется нарушением церебрального кровотока (головокружением, обморочными состояниями, преходящими парезами), сердечной недостаточностью. вызванной брадиаритмией. Значительное ограничение трудоспособности; показаниями к имплантации служат асистолия и время восстановления функции синусового узла (ВВФСУ) более 3 секунд.
- брадитахисистолический вариант (синдром Шорта) – к симптомам брадисистолического варианта декомпенсированной формы добавляются пароксизмальные тахиаритмии (суправентрикулярная тахикардия, мерцание и трепетание предсердий). Пациенты полностью нетрудоспособны; показания к имплантации электрокардиостимулятора те же, что и при брадисистолическом варианте.
4. Постоянная брадисистолическая форма мерцательной аритмии (на фоне ранее диагностированного синдрома слабости синусового узла):
- тахисистолический вариант – ограничение трудоспособности; показаний к имплантации электрокардиостимулятора нет.
- брадиситолический вариант — ограничение трудоспособности; показаниями к имплантации электрокардиостимулятора служат церебральная симптоматика и сердечная недостаточность.
Развитию брадисистолической формы мерцательной аритмии может предшествовать любая из форм дисфункции синусового узла. В зависимости от регистрации признаков слабости синусового узла при холтеровском ЭКГ-мониторировании выделяют латентное (признаки СССУ не выявляются), интермиттирующее (признаки СССУ выявляются при снижении симпатического и возрастании парасимпатического тонуса, например, в ночные часы) и манифестирующее течение (признаки СССУ выявляются при каждом суточном ЭКГ-мониторировании).
Синдром слабости синусового узла может протекать остро и хронически, с рецидивами. Острое течение синдрома слабости синусового узла часто наблюдается при инфаркте миокарда. Рецидивирующее течение СССУ может быть стабильным или медленно прогрессирующим. По этиологическим факторам различаются первичная и вторичная формы синдрома слабости синусового узла: первичная вызывается органическими поражениями синусно-предсердной зоны, вторичная — нарушением ее вегетативной регуляции.
Причины СССУ
К случаям первичного синдрома слабости синусового узла относится дисфункция, вызванная органическими поражениями синоатриальной зоны при:
- кардиальной патологии — ИБС. гипертонической болезни. кардиомиопатии. пороках сердца. миокардитах. хирургических травмах и трансплантации сердца;
- идиопатических дегенеративных и инфильтративных заболеваниях;
- гипотиреозе. дистрофии костно-мышечного аппарата, старческом амилоидозе, саркаидозе. склеродермическом сердце, злокачественных опухолях сердца, в стадии третичного сифилиса и др.
Ишемия, вызванная стенозом артерии, питающей синусовый узел и синоатриальную зону, воспаление и инфильтрация, кровоизлияние, дистрофия, локальный некроз, интерстициальный фиброз и склероз вызывают развитие на месте функциональных клеток синусно-предсердного узла соединительной ткани.
Вторичный синдром слабости синусового узла обусловлен внешними (экзогенными) факторами, воздействующими на синусный узел. К экзогенным факторам относят гиперкалиемию, гиперкальциемию, лечение лекарственными препаратами, снижающими автоматизм синусового узла ( b-адреноблокаторами, клофелином, допегитом, резерпином, кордароном, верапамилом, сердечными гликозидами и др.).
Особо среди внешних факторов выделяют вегетативную дисфункцию синусового узла (ВДСУ). ВДСУ часто наблюдается в связи с гиперактивацией блуждающего нерва (рефлекторной или длительной), вызывающей урежение синусового ритма и удлинение рефрактерности синусового узла.
Тонус блуждающего нерва может повышаться при физиологических процессах: во сне, во время мочеиспускания, дефекации, кашля, глотания, тошноты и рвоты, пробы Вальсавы. Патологическая активация блуждающего нерва может быть связана с заболеваниями глотки, мочеполового и пищеварительного трактов, имеющих обильную иннервацию, а также при гипотермии, гиперкалиемии, сепсисе. повышении внутричерепного давления.
ВДСУ чаще наблюдается у подростков и молодых людей в связи со значительной невротизацией. Стойкий синусовый брадикардический ритм также может отмечаться у тренированных спортсменов в связи с выраженным преобладанием вагусного тонуса, однако, такая брадикардия не является признаком синдрома слабости синусового узла, т. к. нарастание частоты сердечных сокращений происходит адекватно нагрузке. Вместе с тем, у спортсменов может развиваться истинная СССУ в сочетании с другими нарушениями ритма, обусловленные дистрофией миокарда.
Симптомы СССУ
Варианты клинического течения синдрома слабости синусового узла разнообразны. У части пациентов клиника СССУ длительный период времени может отсутствовать, у других отмечаются выраженные нарушения ритма, сопровождающиеся в тяжелых случаях головными болями. головокружением. приступами Морганьи-Адамса-Стокса. Возможно расстройство гемодинамики в результате уменьшения ударного и минутного объема выброса, сопровождающихся, в том числе, развитием кардиальной астмы. отека легких. коронарной недостаточностью (стенокардией. реже – инфарктом миокарда).
В клинике синдрома слабости синусового узла выделяют две основные группы симптомов: церебральные и кардиальные. Церебральная симптоматика при маловыраженных нарушениях ритма проявляется усталостью, раздражительностью, забывчивостью, эмоциональной лабильностью. У пожилых пациентов наблюдается снижение интеллекта и памяти.
При прогрессировании СССУ и недостаточности мозгового кровообращения церебральная симптоматика нарастает. Развиваются предобморочные состояния и обмороки, которым предшествует появление шума в ушах, резкой слабости, ощущение замирания или остановки сердца. Обмороки кардиального генеза при синдроме Морганьи-Эдемс-Стокса протекают без предвестников и судорог (исключение – случаи длительной асистолии).
Кожные покровы бледнеют, холодеют, покрываются холодным потом, АД резко снижается. Провоцировать обмороки может кашель, резкий поворот головы, ношение тесного воротника. Обычно обмороки проходят самостоятельно, однако при затяжных обморочных состояниях может потребоваться оказание неотложной помощи.
Выраженная брадикардия может вызывать дисциркуляторную энцефалопатию. характеризующуюся усилением головокружения, появлением мгновенных провалов в памяти, парезов, «проглатыванием» слов, раздражительностью, инсомнией. снижением памяти.
Кардиальные проявления синдрома слабости синусового узла начинаются с ощущений пациентом замедленного или нерегулярного пульса, болей за грудиной (в связи с недостатком коронарного кровотока). Присоединяющиеся аритмии сопровождаются сердцебиением, перебоями в работе сердца, одышкой, слабостью, развитием хронической сердечной недостаточности.
При прогрессировании СССУ нередко присоединяется вентрикулярная тахикардия или фибрилляция, повышающие вероятность развития внезапной сердечной смерти. Среди других органических проявлений синдрома слабости синусового узла могут отмечаться олигурия, обусловленная почечной гипоперфузией; нарушения со стороны желудочно-кишечного тракта, перемежающаяся хромота, мышечная слабость в связи с недостаточностью оксигенации внутренних органов и мышц.
Объективно выявляются синусовая брадикардия (особенно ночная), сохраняющаяся при физической нагрузке, синоаурикулярная блокада и эктопические ритмы (мерцание и трепетание предсердий, пароксизмальная тахикардия. суправентрикулярная, реже желудочкая экстрасистолия ). После периода эктопических ритмов восстановление нормального синусового ритма замедлено и наступает после предшествующей длительной паузы.
Диагностика СССУ
Наиболее характерным признаком синдрома слабости синусового узла служит брадикардия. встречающаяся в 75% случаев, поэтому предположить наличие СССУ следует у любого пациента с выраженным урежением сердечного ритма. Установление наличия брадикардии производится при помощи ЭКГ -регистрации ритма во время появления характерной симптоматики. В пользу синдрома слабости синусового узла могут свидетельствовать следующие электрокардиографические изменения: синусовая брадикардия, синоатриальная блокада, остановка деятельности синусового узла, депрессия синусового узла в постэкстрасистолический период, синдром тахи-брадикардии, внутрипредсердная миграция водителя ритма.
В диагностике преходящей брадикардии используется холтеровское суточное мониторирование ЭКГ на протяжении 24-72 часов. Мониторирование с большей вероятностью и частотой позволяет зафиксировать вышеозначенные феномены, проследить их связь с нагрузкой и реакцию на лекарственные препараты, выявить бессимптомное течение синдрома слабости синусового узла. Для диагностики СССУ применяется атропиновая проба. при синдроме слабости синусового узла после введения 1 мл 0,1% атропина частота синусового сердечного ритма не превышает 90 ударов в минуту.
Следующим этапом диагностики СССУ служит ЭФИ — электрофизиологическое исследование. Путем введения чрезпищеводного электрода (ЧПЭКГ ) пациенту проводится стимуляция ритма до 110-120 в мин. и после прекращения стимуляции по ЭКГ оценивается скорость восстановления синусовым узлом ритма сокращений. При паузе, превышающей 1,5 см, можно предположить наличие синдрома слабости синусового узла.
При выявлении измененной функции синусового узла проводится дифференциальная диагностика между истинным СССУ, обусловленным органическим поражением водителя ритма, и вегетативной или медикаментозной дисфункцией синусового узла. Для выявления кардиопатологии проводится УЗИ сердца. МСКТ и МРТ сердца.
Лечение СССУ
Объем лечебных мероприятий при синдроме слабости синусового узла зависит от степени нарушения проводимости, остроты нарушения ритма, этиологии, выраженности клинической симптоматики. При отсутствии или минимальных проявлениях СССУ проводится терапия основного заболевания и динамическое наблюдение кардиолога. Медикаментозное лечение СССУ проводится при умеренных проявлениях бради- и тахиаритмий, однако, оно малоэффективно.
Основным методом лечения синдрома слабости синусового узла является постоянная электрокардиостимуляция. При выраженной клинике СССУ, вызванной брадикардией, удлинении ВВФСУ до 3-5 сек. наличии признаков хронической сердечной недостаточности показана имплантация электрокардиостимулятора. работающего в demand-режиме, т. е. вырабатывающего импульсы при падении частоты сердечных сокращений до критических показателей.
Абсолютными показаниями к электрокардиостимуляции служат:
- хотя бы однократное возникновение приступа Морганьи-Эдемс-Стокса;
- брадикардия
Источники: http://serdec.ru/bolezni/sindrom-slabosti-sinusovogo-uzla, http://vlanamed.com/sindrom-slabosti-sinusovogo-uzla/, http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/weak-sinus-syndrome





