Пароксизмальная тахикардия
Пароксизмальная тахикардия — расстройство ритма, связанное с повышенной возбудимостью нервной системы (вегетативной частью) и сердечной мышцы. Эта форма родственна экстрасистолии и мерцательной аритмии, однако отличается от них клиническим течением и механизмом возникновения.
Провоцирующими факторами приступа пароксизмальной тахикардии могут быть:
- волнение,
- переполненный желудок,
- физическая нагрузка,
- быстрая ходьба,
- вдыхание холодного воздуха.
Однако, причины заболевания гораздо глубже.
Что такое «пароксизм»
Пароксизмом считается внезапное неожиданное изменение, в нашем случае резкое учащение ритма сердечных сокращений. Пароксизм тахикардии не позволяет сосчитать пульсовые волны на ощупь или удары сердца при аускультации. Точная частота устанавливается приборами и показывает 140 – 220 и более ударов в минуту.
Пароксизмальная тахикардия оканчивается также внезапно, как начиналась. Несмотря на высокую частоту, она отличается ритмичными сокращениями желудочков.
Причины пароксизмальной тахикардии продолжают изучать. Интересно, что в половине случаев никаких анатомических изменений в сердце не обнаруживается.
Сущность болезни заключается в возникновении мощного нового центра передачи импульсов (его называют «эктопическим»), который способен блокировать нормальные пути возбуждения синусового узла и распространение по сердечной мышце.
Другой вариант объяснения: в нормальном узле возникает постоянное «круговое» поступление импульсов (реципрокное), они задерживаются, вызывают частые слабые сокращения.

Слева показано нормальное формирование и распространение импульса, справа — очаги реципрокного возбуждения в предсердиях
Возникновению патологического возбуждения способствуют воспалительные заболевания миокарда (миокардиты), дистрофические изменения на фоне ишемии, некроз мышцы при остром инфаркте.
Работу сердца в подобных случаях можно считать неэкономной, разрушаются приспособительные механизмы сокращения и расслабления, теряется значительное количество энергии. А до периферии не доходит необходимое количество крови.
Быстрее наступает «утомление» миокарда, что способствует развитию сердечной недостаточности. Нехватка кислорода провоцирует «голодание» и вызывает нарушение всех обменных процессов во внутренних органах, это приводит к их дистрофическим изменениям.
Определенное значение в возникновении придается соотношению воздействия на сердце блуждающего и симпатического нервов. Этот механизм играет основную роль у детей и подростков.
Виды и классификация
Существующие разновидности пароксизмальной тахикардии связаны с клиническим течением, местом образования эктопического узла.
По течению заболевания различают формы:
- острую с редкими пароксизмами;
- возвратную постоянную (хроническую) — длится много лет, приводя к расширению (дилатации) полостей сердца и хронической сердечной недостаточности;
- рецидивирующую — снятие приступов проводит к кратковременному эффекту и возобновлению тахикардии.
Как влияет эктопический очаг
В зависимости от локализации эктопического (дополнительного) очага пароксизмальная тахикардия подразделяется на следующие виды.
Предсердную — наиболее распространена, отличается максимальной частотой сокращений. Очаг возбуждения находится в левом или правом предсердии, замещает синусовый узел, вызывает значительное учащение сокращений, но все импульсы ритмичны и проводятся в желудочки.
Предсердно-желудочковую (узловую) — чаще всего возникает возбуждение в атриовентрикулярном (ав) узле реципрокного типа. Число сокращений обычно меньше, чем при предсердной тахикардии (150-200 в 1 минуту). Импульсы идут одновременно в желудочки и обратным способом в предсердия.
Эти виды объединяются в группу наджелудочковых или суправентрикулярных нарушений, поскольку очаг располагается выше уровня проводящих путей желудочков сердца.
Желудочковая пароксизмальная тахикардия встречается редко при резких изменениях в мышце сердца, атеросклеротическом кардиосклерозе. ишемической болезни (остром инфаркте), передозировке препаратов наперстянки, дифтерийном миокардите. Строгая ритмичность сокращений отсутствует: предсердия сокращаются под влиянием синусовых импульсов с нормальной частотой вдвое-втрое реже, чем желудочки. Ритм желудочков доходит до 200 в минуту. Такое состояние называют диссоциацией деятельности предсердий и желудочков. Оно опасно быстрым развитием сердечной недостаточности.
Клинические симптомы
Клиническая картина пароксизмальной тахикардии типична. Больные ощущают:
- внезапное сердцебиение;
- стенокардитические боли в области сердца с иррадиацией в левую руку, челюсть;
- синдром «спастической мочи» характерен для предсердной формы пароксизма: во время приступа выделяется значительное количество мочи.
Иногда пациенты отмучают ауру — предчувствие приступа. Внезапно возникает хлопающий удар в грудь, затем нарастает сердцебиение, головокружение, слабость.

Так просто при пароксизме пульс не определить
При осмотре врач обращает внимание на:
- бледность кожи, иногда синюшность губ;
- холодный пот;
- набухание шейных вен, увеличение печени, снижение мочевыделения возникают при атриовентрикулярной и желудочковой форме;
- по пульсу и аускультативно сосчитать число ударов не удается;
- регистрируется снижение артериального давления.
Приступ может вызывать обморочное состояние из-за нарушения кровоснабжения мозга. Более тяжелое состояние наблюдается на фоне патологии сердца.
Диагностика
Диагностика приступа не вызывает затруднений. Характерные признаки позволяют избежать ошибок. Поставить конкретный диагноз с определением частоты сокращений и вида тахикардии помогает электрокардиографический метод (ЭКГ).
Врач по функциональной диагностике расшифровывает ЭКГ по форме зубцов, расстоянию между ними, расположению основной линии. При непостоянных приступах проводят Холтеровское мониторирование (запись ЭКГ в течении суток) с последующим исследованием.
Для исключения кардиологической патологии в качестве причины пароксизмов проводят УЗИ сердца, МРТ.
Как оказать помощь больному
Пациента с приступом следует усадить в удобное кресло, расстегнуть воротник, тугой пояс. При болях в сердце дать нитроглицерин под язык. Опытные больные обычно сами знают, чем можно снять пароксизм.
Для оказания помощи при пароксизмальной тахикардии наджелудочкового типа применяют различные способы воздействия на блуждающий нерв. Он способен передать предсердиям «приказ» на замедление частоты сокращений. Таких способов несколько:
- предложить больному сильно натужиться;
- глубоко вдохнуть и задержать воздух как можно дольше;
- ощутимо надавливать на глазные яблоки массирующими движениями 2-3 минуты;
- попробовать вызвать рвоту раздражением корня языка;
- надавить на сонную артерию кнутри от самой крупной мышцы шеи (между ключицей и костным отростком за ухом).

Место для определения пульсации на сонной артерии и рефлекторного надавливания
Неотложная помощь при пароксизмальной тахикардии должна оказываться специалистом, поэтому лучше вызвать «Скорую помощь».
Лечение пароксизмальной тахикардии требует полного обследования и затем выбора тактики при учете:
- формы аритмии;
- частоты приступов;
- наличия и степени тяжести основного заболевания и сердечной недостаточности;
- возраста пациента.
Если не удается купировать приступ дома, то пациент доставляется в экстренном порядке в кардиологическое отделение стационара.
В плановом порядке госпитализируют больных для обследования и подбора лечения при частых повторяющихся приступах.
Можете также прочитать: 
Лечение пароксизмальной наджелудочковой тахикардии
Назначаемые препараты позволяют снять патологическое возбуждение в эктопических очагах, блокировать передачу ненужных импульсов.
После ликвидации приступа назначается поддерживающая доза лекарственных средств антиаритмического действия.
Одновременно для устранения нарушений рекомендуются препараты, содержащие калий и магний, витамины.
Проведение противорецидивного лечения позволяет снизить частоту повторов приступов, предотвратить развитие сердечной недостаточности и фибрилляции желудочков.
Когда применяют хирургические методы
При отсутствии эффекта от консервативного лечения, угрозе жизни пациенту применяют хирургические способы.
Цель любой операции — разрушить эктопический очаг и заставить сердце сокращаться в правильном ритме. Для этого используют воздействие электрическими импульсами, лазером, холодной температурой, радиочастотами на патологический очаг.

Микрохирургические способы основаны на подведении электрода через катетер к нужной зоне сердца
Другой вариант — вживление электрических дефибрилляторов или кардиостимуляторов. Эти приборы запрограммированы с помощью электрического импульса «глушить» эктопический очаг, перехватывать его сигналы и навязывать правильный ритм.
Течение заболевания
Суправентрикулярная пароксизмальная тахикардия протекает наиболее благоприятно. Поддается купированию рефлекторными способами и лекарственными средствами.
Желудочковая тахикардия приводит к фибрилляции, возможен летальный исход. Наиболее тяжело протекает заболевание у пациентов с пороками сердца, инфарктом миокарда, обширной ишемией, миокардитами.
Пациентам с пароксизмальной тахикардией рекомендуют исключить все провоцирующие факторы: добиться спокойного сна, избегать тяжелой физической работы, нервных перегрузок, постоянно принимать антиаритмические средства, своевременно решаться на оперативное лечение.
Всем следует помнить, что началом заболевания может быть обычная экстрасистолия. Необходимо обследоваться и серьезно заниматься лечением определенных ее форм.
Пароксизмальная тахикардия
Пароксизмальная тахикардия
Пароксизмальная тахикардия – вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Пароксизмальная тахикардия этиологически и патогенетически сходна с экстрасистолией. и несколько экстрасистол, следующих подряд, расцениваются как непродолжительный пароксизм тахикардии. При пароксизмальной тахикардии сердце работает неэкономно, кровообращение осуществляется неэффективно, поэтому пароксизмы тахикардии. развивающиеся на фоне кардиопатологии, приводят к недостаточности кровообращения. Пароксизмальная тахикардия в различных формах выявляется у 20-30% пациентов при длительном ЭКГ-мониторировании.
Классификация пароксизмальной тахикардии
По месту локализации патологических импульсов выделяют предсердную, предсердно-желудочковую (атриовентрикулярную) и желудочковую формы пароксизмальной тахикардии. Предсердная и предсердно-желудочковая пароксизмальные тахикардии объединяются в наджелудочковую (суправентрикулярную) форму.
По характеру течения встречаются острая (пароксизмальная), постоянно возвратная (хроническая) и непрерывно рецидивирующая формы пароксизмальной тахикардии. Течение непрерывно рецидивирующей формы может длиться годами, вызывая аритмогенную дилатационную кардиомиопатию и недостаточность кровообращения. По механизму развития различаются реципрокная (связанная с механизмом re-entry в синусовом узле), эктопическая (или очаговая), многофокусная (или многоочаговая) формы наджелудочковой пароксизмальной тахикардии.
В основе механизма развития пароксизмальной тахикардии в большинстве случаев лежит повторный вход импульса и круговая циркуляция возбуждения (реципрокный механизм re-entry). Реже пароксизм тахикардии развивается в результате наличия эктопического очага аномального автоматизма или очага постдеполяризационной триггерной активности. Вне зависимости от механизма возникновения пароксизмальной тахикардии всегда предшествует развитие экстрасистолии.
Причины пароксизмальной тахикардии
По этиологическим факторам пароксизмальная тахикардия сходна с экстрасистолией, при этом суправентрикулярная форма обычно вызывается повышением активации симпатического отдела нервной системы, а желудочковая — воспалительными, некротическими, дистрофическими или склеротическими поражениями сердечной мышцы.
При желудочковой форме пароксизмальной тахикардии очаг возникновения эктопического возбуждения располагается в желудочковых отделах проводящей системы — пучке Гиса, его ножках, а также волокнах Пуркинье. Развитие желудочковой тахикардии чаще отмечается у мужчин пожилого возраста при ИБС. инфарктах миокарда, миокардитах. гипертонической болезни. пороках сердца.
Важной предпосылкой развития пароксизмальной тахикардии служит наличие дополнительных путей проведения импульса в миокарде врожденного характера (пучка Кента между желудочками и предсердиями, обходящего атриовентрикулярный узел; волокон Махейма между желудочками и атриовентрикулярным узлом) или возникших в результате поражений миокарда (миокардита, инфаркта, кардиомиопатии). Дополнительные пути проведения импульса вызывают патологическую циркуляцию возбуждения по миокарду.
В некоторых случаях в атриовентрикулярном узле развивается, так называемая, продольная диссоциация, приводящая к нескоординированному функционированию волокон атриовентрикулярного соединения. При явлении продольной диссоциации часть волокон проводящей системы функционирует без отклонений, другая, напротив, проводит возбуждение в противоположном (ретроградном) направлении и служит основой для круговой циркуляции импульсов из предсердий в желудочки и затем по ретроградным волокнам обратно в предсердия.
В детском и подростковом возрасте иногда встречается идиопатическая (эссенциальная) пароксизмальная тахикардия, причину которой не удается достоверно установить. В основе нейрогенных форм пароксизмальной тахикардии лежит влияние психоэмоциональных факторов и повышенной симпатоадреналовой активности на развитие эктопических пароксизмов.
Симптомы пароксизмальной тахикардии
Пароксизм тахикардии всегда имеет внезапное отчетливое начало и такое же окончание, при этом его продолжительность может варьировать от нескольких суток до нескольких секунд.
Начало пароксизма пациент ощущает как толчок в области сердца, переходящий в усиленное сердцебиение. Частота сердечных сокращений во время пароксизма достигает 140-220 и более в минуту при сохраненном правильном ритме. Приступ пароксизмальной тахикардии может сопровождаться головокружением. шумом в голове, чувством сжимания сердца. Реже отмечается преходящая очаговая неврологическая симптоматика – афазия. гемипарезы. Течение пароксизма наджелудочковой тахикардии может протекать с явлениями вегетативной дисфункции: потливостью, тошнотой, метеоризмом, легким субфебрилитетом. По окончании приступа на протяжении нескольких часов отмечается полиурия с выделением большого количества светлой мочи низкой плотности (1,001-1,003).
Затянувшееся течение пароксизма тахикардии может вызывать падение артериального давления, развитие слабости и обмороков. Переносимость пароксизмальной тахикардии хуже у пациентов с кардиопатологией. Желудочковая тахикардия обычно развивается на фоне заболеваний сердца и имеет более серьезный прогноз.
Осложнения пароксизмальной тахикардии
При желудочковой форме пароксизмальной тахикардии с частотой ритма более 180 уд. в минуту может развиться мерцание желудочков. Длительный пароксизм может приводить к тяжелым осложнениям: острой сердечной недостаточности (кардиогенному шоку и отеку легких). Снижение величины сердечного выброса во время пароксизма тахикардии вызывает уменьшение коронарного кровоснабжения и ишемию сердечной мышцы (стенокардию или инфаркт миокарда ). Течение пароксизмальной тахикардии приводит к прогрессированию хронической сердечной недостаточности.
Диагностика пароксизмальной тахикардии
Пароксизмальная тахикардия может быть диагностирована по типичности приступа с внезапным началом и окончанием, а также данным исследования частоты сердечных сокращений. Суправентрикулярная и желудочковая формы тахикардии различаются по степени учащения ритма. При желудочковой форме тахикардии ЧСС обычно не превышает 180 уд. в минуту, а пробы с возбуждением блуждающего нерва дают отрицательные результаты, тогда как при суправентрикулярной тахикардии ЧСС достигает 220-250 уд. в минуту, и пароксизм купируется с помощью вагусного маневра.
При регистрации ЭКГ во время приступа определяются характерные изменения формы и полярности зубца Р, а также его расположения относительно желудочкового комплекса QRS, позволяющие различить форму пароксизмальной тахикардии. Для предсердной формы типично расположение зубца Р (положительного или отрицательного) перед комплексом QRS. При пароксизме, исходящем из предсердно-желудочкового соединения, регистрируется отрицательный зубец Р, расположенный позади комплекса QRS или сливающийся с ним. Для желудочковой формы характерна деформация и расширение комплекса QRS, напоминающего желудочковые экстрасистолы; может регистрироваться обычный, неизмененный зубец Р.
Если пароксизм тахикардии не удается зафиксировать при электрокардиографии, прибегают к проведению суточного мониторирования ЭКГ. регистрирующего короткие эпизоды пароксизмальной тахикардии (от 3 до 5 желудочковых комплексов), субъективно не ощущаемые пациентами. В ряде случаев при пароксизмальной тахикардии проводится запись эндокардиальной электрокардиограммы путем внутрисердечного введения электродов. Для исключения органической патологии проводят УЗИ сердца. МРТ или МСКТ сердца.
Лечение пароксизмальной тахикардии
Вопрос о тактике лечения пациентов с пароксизмальной тахикардией решается с учетом формы аритмии (предсердной, атриовентрикулярной, желудочковой), ее этиологии, частоты и длительности приступов, наличия или отсутствия осложнений во время пароксизмов (сердечной или сердечно-сосудистой недостаточности).
Большинство случаев желудочковой пароксизмальной тахикардии требуют экстренной госпитализации. Исключение составляют идиопатические варианты с доброкачественным течением и возможностью быстрого купирования путем введения определенного антиаритмического препарата. При пароксизме суправентрикулярной тахикардии пациентов госпитализируют в отделение кардиологии в случае развития острой сердечной либо сердечно-сосудистой недостаточности.
Плановую госпитализацию пациентов с пароксизмальной тахикардией проводят при частых, > 2 раз в месяц, приступах тахикардии для проведения углубленного обследования, определения лечебной тактики и показаний к хирургическому лечению.
Возникновение приступа пароксизмальной тахикардии требует оказания неотложных мер на месте, а при первичном пароксизме или сопутствующей сердечной патологии необходим одновременный вызов скорой кардиологической службы.
Для купирования пароксизма тахикардии прибегают к проведению вагусных маневров – приемов, оказывающих механическое воздействие на блуждающий нерв. К вагусным маневрам относятся натуживание; проба Вальсальвы (попытка энергичного выдоха при закрытых носовой щели и ротовой полости); проба Ашнера (равномерное и умеренное надавливание на верхний внутренний угол глазного яблока); проба Чермака-Геринга (надавливание на область одного или обоих каротидных синусов в области сонной артерии); попытка вызвать рвотный рефлекс путем раздражения корня языка; обтирание холодной водой и др. С помощью вагусных маневров возможно купирование только приступов суправентрикулярных пароксизмов тахикардии, но не во всех случаях. Поэтому основным видом помощи при развившейся пароксизмальной тахикардии является введение препаратов противоаритмического действия.
В качестве оказания неотложной помощи показано внутривенное введение универсальных антиаритмиков, эффективных при любых формах пароксизмов: новокаинамида, пропранолоа (обзидана), аймалина (гилуритмала), хинидина, ритмодана (дизопирамида, ритмилека), этмозина, изоптина, кордарона. При длительных пароксизмах тахикардии, не купирующихся лекарственными средствами, прибегают к проведению электроимпульсной терапии.
В дальнейшем пациенты с пароксизмальной тахикардией подлежат амбулаторному наблюдению у кардиолога. определяющего объем и схему назначения антиаритмической терапии. Назначение противорецидивного антиаритмического лечения тахикардии определяется частотой и переносимостью приступов. Проведение постоянной противорецидивной терапии показано пациентам с пароксизмами тахикардии, возникающими 2 и более раз в месяц и требующими врачебной помощи для их купирования; при более редких, но затяжных пароксизмах, осложняющихся развитием острой левожелудочковой или сердечно-сосудистой недостаточности. У пациентов с частыми, короткими приступами наджелудочковой тахикардии, купирующимися самостоятельно или с помощью вагусных маневров, показания к противорецидивной терапии сомнительны.
Длительная противорецидивная терапия пароксизмальной тахикардии проводится противоаритмическими средствами (бисульфатом хинидина, дизопирамидом, морацизином, этацизином, амиодароном, верапамилом и др.), а также сердечными гликозидами (дигоксином, ланатозидом). Подбор препарата и дозировки осуществляется под электрокардиографическим контролем и контролем самочувствия пациента.
Применение β-адреноблокаторов для лечения пароксизмальной тахикардии позволяет снизить вероятность перехода желудочковой формы в мерцание желудочков. Наиболее эффективно использование β-адреноблокаторов совместно с противоаритмическими средствами, что позволяет снизить дозу каждого из препаратов без ущерба эффективности проводимой терапии. Предупреждение рецидивов суправентрикулярных пароксизмов тахикардии, уменьшение частоты, продолжительности и тяжести их течения достигается постоянным пероральным приемом сердечных гликозидов.
К хирургическому лечению прибегают при особо тяжелом течении пароксизмальной тахикардии и неэффективности противорецидивной терапии. В качестве хирургического пособия при пароксизмах тахикардии применяются деструкция (механическая, электрическая, лазерная, химическая, криогенная) дополнительных путей проведения импульса или эктопических очагов автоматизма, радиочастотная абляция (РЧА сердца ), вживление электрокардиостимуляторов с запрограммированными режимами парной и “захватывающей” стимуляции либо имплантация электрических дефибрилляторов.
Прогноз при пароксизмальной тахикардии
Прогностическими критериями пароксизмальной тахикардии являются ее форма, этиология, длительность приступов, наличие или отсутствие осложнений, состояние сократительной способности миокарда (так как при тяжелых поражениях сердечной мышцы велик риск развития острой сердечно-сосудистой или сердечной недостаточности, фибрилляции желудочков).
Наиболее благоприятна по течению эссенциальная суправентрикулярная форма пароксизмальной тахикардии: большинство пациентов не утрачивают трудоспособности на протяжении многих лет, редко наблюдаются случаи полного спонтанного излечения. Течение суправентрикулярной тахикардии, обусловленной заболеваниями миокарда, во многом определяется темпами развития и эффективностью терапии основного заболевания.
Худший прогноз отмечается при желудочковой форме пароксизмальной тахикардии, развивающейся на фоне патологии миокарда (острого инфаркта, обширной преходящей ишемии, рецидивирующего миокардита, первичных кардиомиопатий, тяжелой миокардиодистрофии. обусловленной пороками сердца). Поражения миокарда способствуют трансформации пароксизмов тахикардии в мерцание желудочков.
При отсутствии осложнений выживаемость пациентов с желудочковой тахикардией составляет годы и даже десятилетия. Летальный исход при желудочковой форме пароксизмальной тахикардии, как правило, наступает у пациентов с сердечными пороками, а также больных, перенесших ранее внезапную клиническую смерть и реанимацию. Улучшает течение пароксизмальной тахикардии постоянная противорецидивная терапия и хирургическая коррекция ритма.
Профилактика пароксизмальной тахикардии
Меры профилактики эссенциальной формы пароксизмальной тахикардии, как и ее причины, неизвестны. Предупреждение развития пароксизмов тахикардии на фоне кардиопатологии требует профилактики, своевременной диагностики и терапии основного заболевания. При развившейся пароксизмальной тахикардии показано проведении вторичной профилактики: исключение провоцирующих факторов (психических и физических нагрузок, алкоголя, курения), прием седативных и антиаритмических противорецидивных препаратов, хирургическое лечение тахикардии.
Пароксизмальная тахикардия — лечение в Москве
Пароксизмальная тахикардия
 Причины пароксизма
Причины пароксизма
Симптомы и диагностика
Лечение
Образ жизни, осложнения, прогноз
В связи с тем, что на работу сердца оказывают влияние разные факторы в организме человека, оно может реагировать на малейшие отклонения в работе внутренних органов нарушениями своих функций. Особенно это касается функции проводимости и сократимости. Так, например, правильный ритм сокращений сердечной мышцы (миокарда) зависит от сбалансированного влияния вегетативной нервной системы, от уровня гормонов надпочечников (адреналина) и щитовидной железы в крови и от состояния самой сердечной мышцы. Поэтому при состояниях и заболеваниях, изменяющих внутреннее постоянство организма или вызывающих повреждение миокарда, могут развиться нарушения ритма сердца. Это изменения частоты сердечных сокращений и/или проведения электрического импульса по предсердиям и желудочкам. Одним из таких нарушений является тахикардия – учащенное сердцебиение. Но если некоторые виды тахикардии развиваются как реакция на стресс, мышечную нагрузку, лихорадку и в принципе не опасны для здоровья, то другие виды тахикардии могут свидетельствовать о серьезных заболеваниях и даже нести угрозу для жизни человека. К последним относится пароксизмальная тахикардия.
Пароксизм – это приступ сердечной аритмии. продолжительностью от нескольких секунд до часов, реже до нескольких дней, который внезапно возникает и внезапно заканчивается. Пароксизмальной бывает не только тахикардия, но и мерцательная аритмия. Пароксизмальная тахикардия – это вид нарушений сердечного ритма, характеризующийся возникновением приступов учащенного сердцебиения с частотой сердечных сокращений 140 — 250 в минуту с регулярным синусовым ритмом.
Нарушения ритма в виде пароксизмов развиваются из-за того, что на пути следования электрического сигнала по сердцу возникают препятствия, или, наоборот, дополнительные пути проведения импульса (пучки Кента, Джеймса). Это приводит к тому, что начинают сокращаться участки мышцы над препятствием, так как импульс возвращается к ним повторно назад, и формируется эктопический очаг возбуждения (расположенный не в том месте). Кроме этого, участки миокарда, получающие импульс с дополнительных пучков, стимулируются чаще, чем необходимо. Результатом является частое сокращение желудочков сердца с отсутствием времени для достаточного расслабления сердечной мышцы, и, как следствие, с нарушением выброса крови в аорту. От этого страдают внутренние органы, и в первую очередь, головной мозг. В этом и заключается опасность пароксизмальной тахикардии.
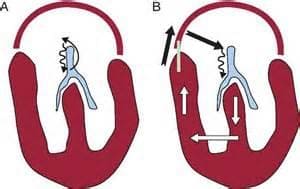
На рисунке схематично изображена циркуляция импульса по миокарду предсердий и желудочков.
В зависимости от участка проводящей системы сердца, где произошла «поломка», различают следующие виды пароксизмальной тахикардии:
1. Суправентрикулярная (наджелудочковая) тахикардия
— предсердная тахикардия – возникает при локализации эктопического очага в предсердиях
— атриовентрикулярная – при расположении в предсердно-желудочковом соединении
2. Желудочковая тахикардия — при локализации в ткани желудочков сердца
— нестойкая – регистрируется на ЭКГ продолжительностью менее 30 секунд
— стойкая – в течение 30 секунд и более
По течению пароксизмальной тахикардии выделяют острую, постоянно возвратную и непрерывно рецидивирующую формы.
Самой опасной является желудочковая тахикардия, так как она наиболее часто приводит к остановке сердца. Возвратные и рецидивирующие формы опасны еще и тем, что, часто возникая, приводят к изнашиванию сердечной мышцы и к быстрому развитию сердечной недостаточности.
Причины пароксизмальной тахикардии
Даже несмотря на то, что суправентрикулярная тахикардия не всегда свидетельствует об органических заболеваниях сердца, все равно она вместе с желудочковой тахикардией не является вариантом нормы. То есть в любом случае нужно искать причину, повлекшую за собой данные нарушения ритма.
Наджелудочковая тахикардия чаще всего развивается не при непосредственном поражении тканей сердца, а в результате нарушения нейрогуморального влияния или токсического действия некоторых веществ на сердце.
Причинами ее развития могут служить следующие заболевания:
— наличие дополнительных путей проведения импульса. Это является врожденной особенностью, а проявиться может в любом возрасте. Особенно значимыми являются пучок Кента (между предсердием и желудочком) и пучок Джеймса (соединяющий синоатриальный и атриовентрикулярный узлы). При наличии дополнительных пучков происходит как бы «сброс» электрического сигнала ранее, чем это должно происходить в норме. В результате возникает преждевременное возбуждение желудочков, но в большинстве случае этот сигнал возвращается обратно, циркулируя между основным и дополнительным пучком. Это приведет к возникновению наджелудочковой тахикардии. В целом такое состояние называется синдромом предвозбуждения желудочков. Различают два синдрома – Вольфа – Паркинсона – Уайта и Клерка – Леви – Кристеско (синдром укороченного PQ). Таким образом, эти два синдрома могут приводить к развитию суправентрикулярной тахикардии
— токсическое действие сердечных гликозидов (строфантин, дигоксин, коргликон) при их передозировке, а также аритмогенное действие некоторых антиаритмических препаратов (пропафенон, хинидин)
— заболевания неврогенного характера (неврозы, неврастении), постоянные стрессы
— употребление алкоголя, наркотических веществ
— избыток кардиотропных гормонов в организме – при гиперфункции щитовидной железы (гипертиреоз) повышается уровень трийодтиронина в крови, при опухоли надпочечников (феохромоцитома) – адреналина и норадреналина
— заболевания других органов (язвенная болезнь желудка. гастриты. холециститы. почечная и печеночная недостаточность )
Желудочковая тахикардия в большинстве случаев развивается в результате органического поражения сердца. Причины желудочковой тахикардии:
— наиболее частая причина – ишемическая болезнь сердца. особенно перенесенный инфаркт миокарда с формированием постинфарктного кардиосклероза (рубцового замещения мышечной ткани)
— миокардиты. также имеющие в своем исходе кардиосклероз
— кардиомиопатии и миокардиодистрофии – нарушения обмена веществ в клетках сердечной мышцы и развитие структурных изменений в ней
— врожденные пороки сердца
— синдром Бругада – клинико-электрокардиографический синдром, обусловленный генетической мутацией белков, ответственных за перенос натрия внутрь и из клетки миокарда, в результате чего нарушается сократимость и проведение импульса по клеткам сердца. Синдром опасен внезапным развитием жизнеугрожающих нарушений ритма и внезапной сердечной смерти.
К факторам, провоцирующим возникновение пароксизма, относятся:
— эмоциональный стресс или значительная физическая нагрузка
— прием алкоголя
— выкуривание сигареты
— гипертонический криз
— прием очередной дозы лекарства (сердечный гликозид или антиаритмик)
Симптомы пароксизмальной тахикардии
Между пароксизмами тахикардии пациент может чувствовать себя удовлетворительно. В случае наличия хронического заболевания пациент предъявляет жалобы в зависимости от характера этого заболевания. Например, при гипертиреозе беспокоят дрожь в конечностях, выраженное похудение, раздражительность, выпадение волос, при пороках сердца и хронической сердечной недостаточности – одышка, утомляемость, головокружение, боли в сердце, при проблемах с желудочно-кишечным трактом – боли в животе, тошнота, изжога и т.д.
Пароксизм тахикардии сопровождается ощущением толчка в области сердца и следующим за этим субъективным ощущением сердцебиения. Пациент буквально чувствует, что сердце бьется очень часто. Кроме этого, могут возникать общая слабость, удушье, боли в грудной клетке, головокружение, нарушения речи и зрения, потеря чувствительности и движений в руках или ногах. Нестойкая желудочковая тахикардия может никак не проявлять себя. Стойкая желудочковая тахикардия может сопровождаться потерей сознания и привести к развитию фибрилляции желудочков, что проявляется картиной клинической смерти – отсутствие сознания, пульса, самостоятельного дыхания, реакции зрачков на свет.
Диагностика пароксизмальной тахикардии
Диагноз пароксизмальной тахикардии, как правило, не вызывает затруднений и подтверждается при проведении ЭКГ во время приступа. ЭКГ – признаки:
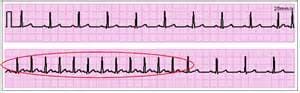
— пароксизма предсердной тахикардии – ритм синусовый, правильный, с ЧСС 140 – 250 в минуту. Зубец Р (показывает проведение импульса из синоатриального узла по предсердиям) перед каждым желудочковым комплексом, но амплитуда его снижена, он может быть деформированным, отрицательным или двухфазным (часть зубца положительная, часть отрицательная). Желудочковый комплекс QRS не расширен и не деформирован.
— пароксизма тахикардии из атрио-вентрикулярного узла – зубец Р отрицательный, расположен после QRS. или его вообще нет. Комплекс QRS нормальный.
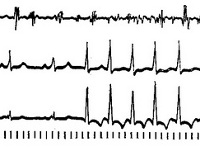
Пароксизм суправентрикулярной тахикардии
— пароксизма желудочковой тахикардии – развивается атриовентрикулярная диссоциация – предсердия и желудочки сокращаются раздельно, каждый в своем ритме (желудочки сокращаются с частотой 140 – 220 в минуту). Зубец Р есть, но его трудно выявить. Комплекс QRS расширен (более 0.12 сек), деформирован.
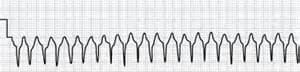
Пароксизм желудочковой тахикардии
План обследования назначает врач в поликлинике или в стационаре.
Лечение пароксизмальной тахикардии
Терапия пароксизмальной тахикардии направлена на предупреждение развития приступа и лечение основного заболевания в межприступный период, а также на купирование самого приступа учащенного сердцебиения. Предупреждение частого возникновения приступов желудочковой тахикардии с помощью постоянного приема медикаментозных препаратов преследует своей целью профилактику осложнений и внезапной сердечной смерти.
Бессимптомная форма наджелудочковой тахикардии постоянного приема кардиологических препаратов не требует. При частых пароксизмах, вызывающих субъективный дискомфорт и нарушения гемодинамики, помимо лечения заболеваний пищеварительной, нервной и эндокринной систем, алкоголизма, наркомании и других болезней, приводящих к развитию наджелудочковой тахикардии, пациенту назначаются бета – адреноблокаторы (карведилол, бисопролол), антагонисты кальциевых каналов (верапамил), антиаритмики (аймалин, аллапинин, кордарон и др).
Желудочковая тахикардия более опасна для здоровья и жизни, тем более что и вызывается она чаще серьезными заболеваниями сердца. Поэтому пациент даже при единственном пароксизме в жизни, должен быть тщательно обследован в отделении кардиологии или аритмологии, и должен принимать некоторое время после приступа бета-блокаторы и/или антиаритмики.
Первая неотложная помощь для купирование пароксизма тахикардии:
1. На догоспитальном этапе:
— уложить пациента
— измерить артериальное давление и пульс на запястье
— вызвать скорую помощь по телефону «03»
— применить вагусные пробы – попросить пациента глубоко вдохнуть и потужиться, нажать на закрытые глазные яблоки, покашлять. Пробы могут оказаться эффективными только при наджелудочковых тахикардиях.
— при развитии клинической смерти – реанимационные мероприятия (непрямой массаж сердца и искусственное дыхание по схеме 15:2 – 15 нажатий на грудину через два вдувания воздуха в легкие пациента)
2. Бригадой скорой медицинской помощи:
— при пароксизмальной наджелудочковой тахикардии – после регистрации ЭКГ внутривенно струйно аденозинтрифосфорная кислота (АТФ), дигоксин, новокаинамид + мезатон при исходно низком артериальном давлении, при неэффективности и развитии клинической смерти – электроимпульсная терапия (с помощью дефибриллятора).
Госпитализация в стационар показана при тяжелом общем состоянии пациента, высоком риске развития осложнений, болях в сердце, одышке, отеке легких. В случае стабильного состояния пациент может быть оставлен под наблюдение участкового врача.
— при пароксизмальной желудочковой тахикардии – после регистрации ЭКГ – электроимпульсная терапия, при отсутствии восстановления синусового ритма – внутривенно струйно лидокаин, новокаинамид + мезатон, кордарон. при отсутствии эффекта – электроимпульсная терапия. Госпитализация в стационар обязательна.
3. В стационаре проводятся внутривенные инфузии антиаритмиков (лидокаин, кордарон, новокаинамид), полное обследование. Решается вопрос о необходимости кардиохирургического лечения.
Кардиохирургическое лечение показано в случаях частых приступов желудочковой тахикардии, высоком риске летального исхода и заключается в имплантации искусственного кардиостимулятора (кардиовертера – дефибриллятора). Для суправентрикулярной тахикардии показанием к операции является длительное существование заболевания с частыми приступами, приводящее к сердечной недостаточности, плохо поддающееся медикаментозному лечению. Операция заключается в радиочастотной аблации – «прижигании» дополнительных пучков радиоимпульсом путем введения электродов в полость сердца через сосуды.
Образ жизни
Для того, чтобы исключить провоцирующие факторы развития пароксизма тахикардии, нужно прекратить употребление алкоголя, кофе в больших объемах, сократить количество выкуриваемых сигарет. Значительные физические нагрузки и стрессы также рекомендуется уменьшить. Для здоровья сердца и сосудов важно правильно и рационально питаться, исключить жирные продукты, жареную пищу, больше потреблять овощей, фруктов, натуральных соков, кисломолочных изделий, продуктов, приготовленных из круп и злаков, ограничить потребление кондитерских изделий.
Для профилактики развития сердечно-сосудистой патологии, в частности, атеросклероза и ишемической болезни сердца нужно бороться с лишним весом, избавиться от вредных привычек, следить за уровнем артериального давления и контролировать уровень холестерина в крови, принимая при необходимости липидснижающие препараты, назначенные врачом.
Пациентам с приступами желудочковой тахикардии и высоким риском летальности следует регулярно, возможно, даже пожизненно, принимать назначенные препараты, особенно бета – блокаторы, антиаритмики и антиагреганты (аспирин, тромбоАсс, аспикор и др).
Осложнения пароксизмальной тахикардии
Самым грозным осложнением пароксизма желудочковой тахикардии является фибрилляция желудочков и смерть. Кроме этого, могут развиться острая сердечная недостаточность. отек легких, инфаркт миокарда. Не исключены тромбоэмболические осложнения – тромбоэмболия легочной артерии. ишемический инсульт. острый тромбоз почечных артерий, артерий нижних конечностей и др. Профилактикой осложнений является регулярный прием препаратов и своевременное определение показаний для имплантации кардиостимулятора. Осложнения при пароксизме суправентрикулярной тахикардии встречаются крайне редко.
Прогноз для суправентрикулярной тахикардии при отсутствии органического поражения сердца благоприятный, тем более, если первоначальная причина была устранена (скорректирована дозировка сердечных гликозидов, нормализован уровень гормонов в организме и т.д.) Для желудочковой тахикардии прогноз менее благоприятный, особенно если тахикардия коронарогенной природы, то есть возникла из-за ишемии или инфаркта миокарда. Смертность в случае развития желудочковой тахикардии на фоне острого инфаркта высока и составляет в первый месяц 36%, а в первый год – 55%. Тем не менее, при регулярном приеме препаратов или после имплантации кардиостимулятора прогноз относительно благоприятный.
Врач терапевт Сазыкина О.Ю.
Комментарии
#1 Людмила 03.09.2015 02:49
Доброго времени суток!Спасибо за материал. Это мне близко.Тахикард ия меня беспокоила часто до операции на щитовидке (Зоб Хашимото). После удаления щитовидки принимаю эутирокс (75 мм), доза регулируется эндокринологом. Совсем неожиданно после трех лет после операции поя вилась тахикардия, продолжалось несколько часов,это было ужасно.
Источники: http://serdec.ru/bolezni/paroksizmalnaya-tahikardiya, http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/paroxysmal-tachycardia, http://www.medicalj.ru/diseases/cardiology/1253-paroksizmalnaya-tahikardiya





