Симптомы и лечение сердечной недостаточности
Инфаркт миокарда, инсульт, онкология – это страшные заболевания, которые могут привести к летальному исходу. Однако есть еще одна болезнь, которая способна убивать быстро и незаметно. Она называется сердечной недостаточностью: ее причины, характерные симптомы развития, класс тяжести (острый, хронический и другие), как оказать первую помощь с последующим лечением, описаны далее в статье.
Что такое сердечная недостаточность
Заболевание связано с хроническими или острыми нарушениями работы сердца (диастолический шум) и является клиническим синдромом. Сердечная мышца постепенно слабеет, она не способна прокачать кровь в нормальном кровообращении большого круга. В это время кровь, которая возвращается из внутренних органов, постепенно застаивается в сердце. Болезнь сопровождается снижением поступления крови в аорту и уменьшением кровоснабжения сердца.
Синдром сердечной недостаточности имеет несколько видов клинических симптомов, которые делят на стадии. Наблюдается отдышка, которая сопровождается кашлем с кровью. Обнаружить их можно во время занятия спортом. Пациент может жаловаться на общую слабость, утомляемость. Некоторые пациенты жалуются на уменьшение количества мочи во время ночных посещений в туалет. При болезни может наблюдаться синий оттенок на коже кистей, стоп, кончика носа, мочек ушей.
Острая сердечная недостаточность
При острой декомпенсации врачи выделяют два вида. Коронарная недостаточность сердца правого желудочка определяется по синему оттенку пальцев, кончика носа и подбородка, шейные вены набухают, печень заметно увеличивается. Острую левожелудочковую недостаточность можно определить по возникновению одышки (может доходить до удушья), ортопноэ (тяжело сидеть в любой позе, кроме тех, когда ноги спущены вниз), хрипы, похожие на лопающиеся пузырьки.
Хроническая
Стадии симптомов хронического заболевания определил Х.В. Василенко. ХСН делится на три стадии: начальная, выраженная, конечная:
- На начальной стадии выявить симптомы сложно. Наблюдается отдышка, учащенное сердцебиение при занятиях спортом.
- Выраженные хронические стадии:
- 1 класс – венозные застои с низким сердечным выбросом или нарушением кровообращения в малом круге;
- 2 класс – возникновение отдышки, учащенное сердцебиение при умеренном занятии спортом, цианоз, сухой кашель иногда с кровью, хрипы в легких, перебои сердцебиения;
- 3 класс – наблюдается отдышка, выраженный цианоз, застои в легких, ноющая боль в области сердца, наблюдается отечность нижних конечностей, цирроз печени, асцит, олигурия.
- На третьей стадии хронической недостаточности происходит нарушение гемодинамики, необратимые изменения, которые сопровождаются циррозом печени, проявлением застоя почек, диффузный пневмосклероз. Заметно нарушается обмен веществ. На данной стадии лечение считается неэффективным.

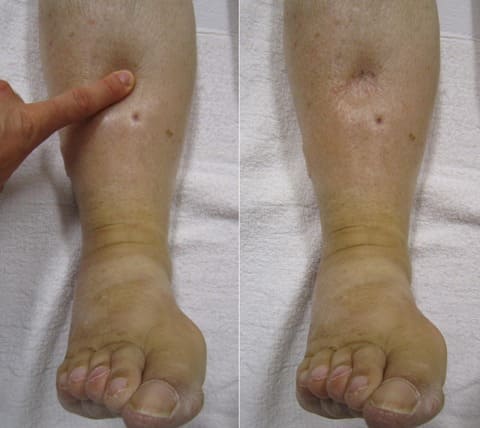
Данная патология проявляется с помощью отеков на ногах. Это происходит во второй половине дня или вечером. Отеки поражают стопы и нижние части голеней. Наутро отеки исчезают. На второй стадии заболевания отеки появляются постоянно на пояснице, руках, животе, выше колена. При тяжелой хронической стадии болезни появляется отек всего тела – анасарка.
Застойные явления в легких
Признаки могут проявляться в виде застойных явлений в легких. Наблюдаются приступы удушья при физической нагрузке, занятиях спортом, кашель с пенистой прозрачной мокротой, вес тела увеличивается. Развиваются застойные явления отеками ног, в них скапливается жидкость. Застойные явления отражаются в нарушениях ритма сердца (увеличения частоты сокращения сердцебиения), сердечная астма. Наблюдается легочная гипертензия или легочные патологии. Заболевание способствует прогрессированию на другие внутренние органы.
Клинические симптомы заболеваний сердечно-сосудистой системы (сердечно-сосудистая недостаточность) считаются основным проявлением данного заболевания. Наблюдаются отдышка, боли в сердце, аритмия, частое сердцебиение. Боль может быть колющей, жгучей, сжимающей и сильной. Это связано с тромбоваскулитами, некрозом в мышце органа. У женщин средних лет наблюдаются ноющая боль за грудиной на протяжении 3-х суток. При прогрессировании патологии наблюдаются сильные, жгучие боли.
Факторами, спровоцировавшими развитие синдрома, могут стать перенесенные или текущие болезни, которые имеют отношение к повреждению миокард. Причины развития характеризуются:
- гипертрофией миокарда желудочка сердца;
- ишемией миокарда;
- высоким артериальным давлением в легочных сосудах;
- заболеваниями клапанов сердца;
- почечной недостаточностью;
- врожденным пороком сердца или митральным пороком;
- заболеваниями легких (хроническими дыхательными заболеваниями) или ранами, инфекциями. Развивается заболевание из-за сокращения желудочков и сокращения миокарда.
При развитии данного заболевания у ребенка наблюдается повышенная утомляемость, затруднение дыхания или отдышка, потеря сознания, головокружение, потемнение в глазах, кожа бледнеет, губы, пальцы ног и рук темнеют, тахикардия, беспокойный сон, кашель с хрипами, рвотой. У малышей наблюдается частые срыгивания, специфические отеки конечностей. На первых стадиях заболевания отдышка наблюдается у детей во время бега, а на поздних – нарушается сон из-за удушья или в состоянии покоя. Дети медленно набирают массу, плохо переносят любые занятия спортом, как и взрослые.

Классификация
Согласно классификациям недостаточности существуют две формы скорости развития заболевания по поражениям миокарда. Острая форма имеет быстрое развитие, проявляется в виде сердечной астмы и кардиогенного шока. Причины – разрыв стенок левого желудочка, инфаркт миокарда. Хроническая форма развивается постепенно, в течение нескольких недель, месяцев, лет. Причины – пороки клапанов сердца, хроническая дыхательная недостаточность, анемия, снижение артериального давления.
Есть четыре функциональные стадии данного заболевания:
- На первой стадии при занятии спортом не наблюдается слабость, ускоренное сердцебиение и любые боли в области груди.
- На второй стадии заболевания пациент имеет умеренные ограничения занятия спортом. В состоянии покоя пациент чувствует себя хорошо, но при занятиях спортом проявляется одышка.
- На третьей стадии заболевания пациент чувствует себя комфортно в состоянии покоя.
- На четвертой стадии заболевания наблюдается дискомфорт при любой активности, нагрузке. Синдром стенокардии наблюдается только в состоянии покоя.
Диагностика
Функциональная диагностика данного заболевания происходит следующим образом. Врачи проводят клиническое обследование, используют инструментальные методы обследования. На начальном исследовании специалист определяет тяжесть симптомов и состояние пациента. Для этого проверяют симптомы заболевания при физической нагрузке и в период покоя, проверяют объективные признаки сердечной недостаточности во время покоя.
На стадии инструментальных методов используют ЭКГ, измеряя размеры полости левого и правого предсердия, обоих желудочков, величину фракции выброса. Обязательным критерием обследования является допплеровская ЭхоКГ, которая позволяет определить скорость кровотока, давление, наличие патологического сброса крови. При негативных оценках врачей, пациента отправляют на лечение в кардиологию.
Существуют два вида лечения данного заболевания – медикаментозная и немедикаментозная терапия. При лечении лекарствами пациенту назначают препараты после диагностики. Безмедикаментозное лечение сердечной недостаточности – это диета, физическая реабилитация, постельный режим. Диета должна быть строгой, без соли. Пациенту нельзя есть рыбные, мясные консервы, твердый сыр, соки из овощей, черный и белый хлеб, полуфабрикаты. В день он должен выпивать не меньше 2-х литров жидкости, но и не больше. Рекомендуется проконсультироваться с врачом, чтобы избежать обезвоживания.
Физическая деятельность состоит из ходьбы или тренировок на велотренажерах. В день пациент должен по 25 минут заниматься физической нагрузкой. При этом врачи должны контролировать самочувствие и пульс пациента (повышения или уменьшения частоты). Касательно постельного режима. Специалисты не рекомендуют пациентам абсолютный покой и постельный режим, так как сердцу необходимо движение. Лечение хронической сердечной недостаточности происходит с помощью физических занятий.
Первая помощь
При проявлении одышки, кашля, шумного дыхания, наличии страха, беспокойства, пациенту необходимо оказать первую доврачебную помощь:
- Человека следует посадить в удобную позу, при этом спину необходимо максимально приподнять.
- Руки и ноги можно опустить в горячую воду.
- Затем следует вызвать скорую помощь, диспетчеру необходимо описать все симптомы.
- После этого усадите пациента поближе к открытому окну, снимите стесняющую дыхание одежду. Затем измерьте давление и поддержите человека.
- При низком систолическом давлении (выше 90 мм), дайте пациенту таблетку Нитроглицерина и таблетку мочегонного препарата.
- Спустя 20 минут после того, как вы усадили пациента, наложите жгут на одно бедро. При остановке сердца необходимо делать непрямой массаж сердца, искусственное дыхание, прекардиальный удар, то есть комплекс мероприятий по сердечно-легочной реанимации.
Ингибиторы ангиотензии воздействуют на работу ренин-ангиотензин-альдостерон. Они замедляют прогрессирование заболевания. К ним относятся Каптоприл и Квинаприл. Каптоприл нельзя применять при выраженных нарушениях функции печени, кардиогенном шоке, артериальной гипотензии, беременности, лактации и детям до 18 лет. Его принимают за 1 час до еды, дозировка у каждого индивидуальна. Для устранения симптомов – одышки или удушья – пациенту назначается Морфин.
Β-адреноблокатор снижают риск смерти от нехватки сердечной деятельности и блокируют передачу импульсов на органы, ткани организма. К ним относится Некардиоселективный карведиол. Данное средство нельзя применять при артериальной гипотензии, выраженной брадикардии, кардиогенном шоке и бронхиальной астме. Сначала пациенту дают по 6,25 мг в день, постепенно повышая дозу до 50 мг за 14 дней.
Препараты, которые улучшают кровоснабжение мышц и метаболизм миокарда или сердечные гликозиды. К таким относится Эринит и Нитросорбит:
- Эринит медленно всасывается. Он является эффективным средством. Для предупреждения приступов при хронической коронарной недостаточности принимают внутрь.
- Нитросорбит имеет аналогичное действие и продолжительное всасывание.
Хирургическое лечение
Если пациенту назначают хирургическое вмешательство для лечения заболевания, то в таком случае могут сделать трансплантацию сердца или кардиомиопластику. Кардиомиопластика заключается в том, что во время операции хирург выкраивает лоскут из широкой мышцы спины, окутывает ею сердце пациента для улучшения сократительной функции. При острой форме необходима экстренная медицинская терапия, которая направлена на уменьшение сократительной функции правожелудочковой сердечной полости (фото).
Какой можно дать прогноз по данному заболеванию полностью зависит от его тяжести. При своевременном лечении, использовании современных средств смертность снижается до 30 %. На первых стадиях заболевания медицина может помочь стабилизировать симптомы, это шанс увеличить продолжительность жизни пациента. Если правильно выполнять все назначения специалиста, заболевание затормозится на месяцы или долгие годы.
Сколько живут с сердечной недостаточностью
По статистике у пациентов с недостаточностью на опасных последних стадиях смертность повышается до 70%. На первых стадиях данное заболевание можно вылечить. По статистике ученых, практически 50% пациентов с диагнозом недостаточность живут пять и более лет, занимаясь спортом и ведя обычный образ своей жизни. Однако полностью от этого заболевания избавиться нельзя.
Профилактика
Чтобы предупредить осложнения заболевания, профилактические меры следующие: необходимо правильно и разнообразно питаться, регулярно заниматься физическими упражнениями, поддерживать режим дня, отказаться от вредных привычек, часто посещать врача-кардиолога. Пациентам необходимо постоянно физически двигаться, к примеру, с помощью быстрой ходьбы по 30-50 минут в день.
Сердечная недостаточность: симптомы, лечение, причины
Сердечной недостаточностью принято считать патологическое состояние, которое связано с ослаблением силы, частоты или регулярности сердечных сокращений.
Подобные нарушения работы сердца ведут к недостаточному кровотоку в тканях и органах, их кислородному голоданию и проявляются определенной совокупностью симптомов, свидетельствующих о застое в кругах кровообращения. Симптомы сердечной недостаточности у женщин встречаются столь же часто, как у мужчин.
Почему слабеет сердце
При самых разных кардиальных патологиях к сердцу может притекать слишком много крови, оно может быть слабым или затрудняется качать кровь против повышенного давления в сосудах (см. также причины боли в сердце ). В любом из этих случаев основное заболевание может осложниться сердечной недостаточностью, об основных причинах которой стоит рассказать.
Миокардиальные причины
Они связаны с непосредственной слабостью сердечной мышцы в результате:
- воспаления (миокардит )
- некроза (острый инфаркт миокарда)
- расширения полостей сердца (дилятационная миокардиопатия)
- истощения мышцы (миокардиодистрофии)
- нарушений питания миокарда (ишемическая болезнь, атеросклероз венечных сосудов, сахарный диабет).
- сдавление сердца воспалительным выпотом в сердечной сумке (перикардит)
- кровью (при ранениях или разрывах сердца)
- фибрилляции на фоне поражений током
- мерцательная аритмия
- пароксизмальная тахикардия
- фибрилляция желудочков
- передозировка сердечных гликозидов, антагонистов кальция, адреноблокаторов
- алкогольная миокардиопатия
Перегрузка объемом также приводит к симптомам недостаточности сердца
В ее основе — ухудшение условий кровотока при увеличении венозного возврата к сердцу при недостаточности сердечных клапанов, дефектах перегородок сердца, гиперволемии, полицитемии или сопротивление тока крови сердечному выбросу при артериальной гипертензии, врожденных и приобретенных (ревматических) пороках сердца со стенозом клапанов и крупных сосудов, констриктивной миокардиопатии. Еще перегрузка может быть при тромбэмболии легочной артерии, пневмонии, обструктивных болезнях легких и бронхиальной астме.
Комбинированные варианты развиваются при слабости сердечной мышцы и возрастании нагрузки на сердце, например, при сложных пороках сердца (тетраде Фалло).
Как быстро развивается проблема
В зависимости от того, как быстро нарастают симптомы сердечной недостаточности, говорят об остром или хроническом ее вариантах.
- Острая сердечная недостаточность нарастает в течение нескольких часов или даже минут. Ей предшествуют различные сердечные катастрофы: острый инфаркт миокарда, тромбэмболия легочной артерии. При этом в патологический процесс может вовлекаться левый или правый желудочек сердца.
- Хроническая недостаточность сердца – это результат длительных заболеваний. Она прогрессирует постепенно и утяжеляется от минимальных проявлений до тяжелой полиорганной недостаточности. Она может развиваться по одному из кругов кровообращения.
Острая недостаточность левого желудочка
 Острая недостаточность левого желудочка – это ситуация, которая может развиваться по двум вариантам (сердечной астме или отеку легких). Оба они характеризуются застойными явлениями в сосудах малого (легочного) круга.
Острая недостаточность левого желудочка – это ситуация, которая может развиваться по двум вариантам (сердечной астме или отеку легких). Оба они характеризуются застойными явлениями в сосудах малого (легочного) круга.
Основа их – нарушенный коронарный кровоток, который боле менее адекватным остается только в момент расслабления сердечной мышцы (диастолу).
В момент сокращения (систолу) кровь не полностью поступает в аорту, застаиваясь в левом желудочке. Нарастает давление в левых отделах сердца, а правые переполняются кровью, провоцируя легочный застой.
Сердечная астма
Сердечная астма это, по сути, сердечно-легочная недостаточность. Симптомы ее могут нарастать исподволь:
- Патология проявляется на ранних стадиях одышкой. Возникает вначале при физической нагрузке, толерантность к которой постепенно снижается. Одышка носит инспираторный характер и при ней, в отличие от бронхиальной астмы, затруднен вдох. При дальнейшем развитии процесса, одышка появляется в покое, заставляя пациентов спать на более высоких подушках.
- Затем одышка сменяется эпизодами удушья, которые часто сопровождают ночной сон. При этом пациенту приходится садиться в кровати, занимать вынужденное положение со спущенными с кровати ногами и опорой на руки, чтобы дать возможность работать вспомогательной дыхательной мускулатуре.
- Часто приступы сочетаются со страхом смерти, сердцебиениями и потливостью.
- Кашель при сердечной недостаточности — со скудной, трудно отделяемой мокротой. Если посмотреть на лицо человека в момент приступа, то можно увидеть посинение носогубного треугольника на фоне бледной ли сероватой кожи. Также отмечаются и частые дыхательные движения грудной клетки, синюшность пальцев. Пуль чаще неритмичный и слабый, артериальное давление снижено.
Сравнительная характеристика удушья при сердечной и бронхиальной астме
Резкое ослабление дыхания. Свистящие хрипы
Отек легкого
Отек легкого – это значительный выпот жидкой части крови в ткань легкого. В зависимости от того, куда попадает эта жидкость, отек легкого делят на интерстициальный и альвеолярный. При первом выпот занимает всю легочную ткань, при втором – преимущественно альвеолы, которые забиваются кровянистой мокротой. Развивается отек легкого в любое время дня или ночи, как приступ резкого удушья. Состояние пациента быстро прогрессивно ухудшается:
- нарастает нехватка воздуха, одышка,
- синюшность конечностей и лица,
- отмечается сердцебиение, холодный пот
- нарушения сознания от двигательного и речевого возбуждения вплоть до обморока.
- хриплое клокочущее дыхание слышно на расстоянии.
- при альвеолярном отеке выделяется большое количество розовой пены.
- если отек развивается на фоне снижения сердечного выброса (при инфаркте миокарда, миокардите), то есть риск развития кардиогенного шока.
Острая недостаточность правого желудочка
Это острое легочное сердце, которое приводит к застойным явлениям в большом круге кровообращения. Наиболее вероятные причины ее возникновения:
- тромбэмболия крупной ветви легочной артерии
- пневмоторакс
- ателектаз легкого
- астматический статус
Также так может осложниться инфаркт миокарда или острый миокардит. Повышенное давление в легочном круге кровообращения увеличивает нагрузку на правый желудочек и уменьшение притока крови к левым отделам сердца, что снижает сердечный выброс. В результате страдает коронарный кровоток и падает легочная вентиляция.
При такой острой сердечной недостаточности, симптомы следующие:
- Пациента начинает беспокоить одышка и чувство нехватки воздуха.
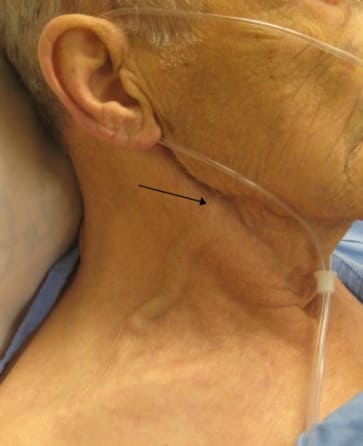
- У него надуваются вены шеи, что более заметно на вдохе.
- Лицо и пальцы приобретают синюшность.
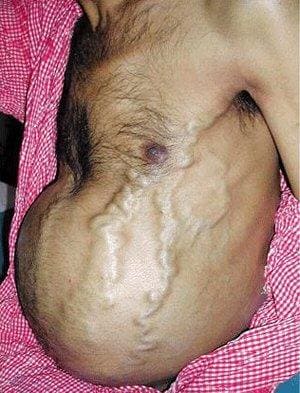
- Далее присоединяется пульсация в надчревье, увеличение печени и тяжесть в правом подреберье.
- Развивается пастозность, а затем и отеки голеней, лица и передней брюшной стенки.
Как разделяют хроническую сердечную недостаточность
Во всех случаях, когда сердечная недостаточность (симптомы и органные нарушения) развиваются медленно, говорят о ее хронической форме. По мере нарастания симптомов этот вариант разделяют на стадии. Так, по Василенко-Стражеско их три.
- Начальная стадия
- I – в покое проявлений патологии нет.
- IA – доклиническая стадия, выявляющаяся только функциональными пробами.
- IB – симптомы сердечной недостаточности проявляют себя при физической нагрузке и полностью проходят в покое.
- Стадия вторая
- II характеризуется наличием признаков патологии в покое.
- IIA – застой по большому или малому кругу с умеренными проявлениями в покое.
- IIB- нарушения выявляются по обоим кругам кровообращения.
- Стадия третья
- III – дистрофические изменения в органах и тканях на фоне расстройств кровообращения по обоим кругам.
- IIIA – Органные расстройства поддаются лечению.
- IIIB- Дистрофические изменения необратимы.
Современная классификация хронической сердечной недостаточности учитывает переносимость физических нагрузок и перспективность терапии. Для этого используются функциональные классы, которые могут меняться при успешной терапии.
- I класс – это отсутствие ограничений при привычной физической нагрузке. Повышенная нагрузка может сопровождаться минимальными проявлениями одышки.
- II класс предполагает незначительное ограничение физической активности: в покое симптомов нет, а привычная нагрузка может сопровождаться одышкой или сердцебиением.
- III класс – это появление симптомов при минимальной нагрузке и отсутствие их в покое.
- IV функциональный класс не позволяет выдерживать даже минимальную нагрузку, симптомы есть и в покое.
Симптомы хронической сердечной недостаточности
Такой вариант сердечной недостаточности – это, зачастую, исход многих хронических сердечных заболеваний. Он протекает по право- или левожелудочковому типу, а может быть тотальным. Механизмы ее развития аналогичны острым формам, но растянуты во времени, за счет чего на первое место выступает кислородное голодание и дистрофия органов и тканей.
Недостаточность правых сердечных камер
приводит к нарушениям в малом круге кровообращения и проявляется легочной симптоматикой. На первое место среди жалоб пациентов выступает:
- одышка, которая прогрессирует и снижает качество жизни
- появляется потребность спать с приподнятой головой, занимать периодически положение ортопноэ (сидеть с опорой на руки).
- постепенно к одышке присоединяется покашливание с отделением малого количества прозрачной мокроты.
- по мере прогрессирования сердечной недостаточности могут возникать эпизоды удушья.
- для пациентов характерен серовато-синюшный цвет кожи, синюшность в области носогубного треугольника, кистей и стоп. Пальцы приобретают форму барабанных палочек. Ногти становятся чрезмерно выпуклыми и утолщенными.
Левожелудочковая слабость ведет к изменениям в большом круге
- Пациентов беспокоят сердцебиения (пароксизмальная тахикардия, мерцательная аритмия, экстрасистолии), слабость и утомляемость.
- Появляется отечный синдром. Постепенно отеки при сердечной недостаточности нарастают, распространяясь на ноги, переднюю брюшную стенку, поясницу и половые органы. Массированные отеки носят название анасарки.
- Сначала это пастозность стоп и голеней и скрытые отеки, выявляемые при взвешивании.
- Нарушения кровотока в почках становятся причиной снижения количества отделяемой мочи вплоть до анурии.
- Увеличением печени проявляется длительная застойная сердечная недостаточность. Симптомы ее — это тяжесть и боль в правом подреберье из-за натяжения отечной печенью своей капсулы.
- Проблемы с мозговым кровообращением ведут к нарушениям сна, памяти и даже расстройствам мышления и психики.
Сравнительные особенности сердечных и почечных отеков
Лечение при сердечной недостаточности
Терапия сердечной недостаточности проводится по двум направлениям. Острые формы требуют неотложной помощи. Хронические варианты подвергаются плановому лечению с коррекцией декомпенсаций и длительным приемом поддерживающих дозировок лекарств.
Первая помощь
Неотложная терапия включает догоспитальный этап, осуществляемый скорой помощью или врачом на амбулаторном приеме и стационарное лечение.
- Купирование острой левожелудочковой недостаточности в форме отека легкого начинается с придания пациенту положения с приподнятым изголовьем. Проводятся ингаляции кислорода с парами спирта. Внутривенно вводится лазикс и изосорбида динитрат на 5% глюкозе. При кислородном голодании тканей пациента переводят на искусственную вентиляцию легких (интубируют трахею, предварительно введя сульфат атропина, дормикум, реланиум и кетамин).
- Симптомы острой правожелудочковой недостаточности на фоне тромбэмболии легочной артерии включают оксигенотерапию, введение реополиглюкина и гепарина (при стабильном артериальном давлении). В случае гипотонии вводят допамин или адреналин. Если наступает клиническая смерть, проводят сердечно-легочную реанимацию.
Лечение хронической сердечной недостаточности
Хроническая сердечная недостаточность требует комплексного подхода. Лечение включает не только препараты, но предполагает диету с уменьшением жидкости (до 2,5 л в сутки) и соли (до 1 г на сутки). Терапия ведется с применением следующих групп лекарственных средств.
Они снижают венозный возврат к сердцу и позволяют справиться с отеками. Предпочтение отдается салуретикам (фуросемиду, лазиксу, торасемиду, индапамиду) и калийсберегающим (триампур, спиронолактон, верошпирон). Антагонисты альдостерона (верошпирон) — препарат выбора в лечении рефрактерных отеков.
Они снижают преднагрузку и застой в легких, улучшают почечный кровоток и ремоделируют сердечную мышцу, увенличивая сердечный выброс:
— Используются каптоприл (капотен), эналаприл (энап), периндоприл (престариум), лизиноприл (диротон).фозиноприл (моноприл), рамиприл (тритаце). Это основная группа, которой поддается хроническая сердечная недостаточность. Лечение проводится минимальными поддерживающими дозировками.
— Сердечные гликозиды среднего и длительного действия: дигоксин (цедоксин) и дигитоксин (дигофтон). Наиболее предпочтительны сердечные гликозиды, когда на фоне мерцательной аритмии есть сердечная недостаточность. Лечение III и IV функциональных классов также требует их назначения. Препараты увеличивают силу сокращений митокарда, урежают частоту сокращений, снижают размеры расширенного сердца.
уменьшают тахикардию и нуждаемость миокарда в кислороде. После двух недель адаптации к препаратам сердечный выброс увеличивается. Метопролола сукцинат (беталок ЗОК), бисопролол (конкор), небиволол (небилет).
Лечение сердечной недостаточности проводится длительно под наблюдение кардиолога и терапевта. При соблюдении всех рекомендаций специалистов удается компенсировать патологию, сохранять качество жизни и не допускать развитие декомпенсаций.
Острая сердечная недостаточность
 Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения, угрожающее жизни состояние, требующее неотложного лечения, госпитализации в блок (отделение) интенсивной терапии и предпочтительно в стационар, располагающий необходимыми диагностическими и лечебными возможностями.
Острая сердечная недостаточность – осложнение различных заболеваний, заключающееся в нарушении кровообращения вследствие снижения насосной функции сердца или уменьшения его наполнения кровью.
Выделяют впервые возникшую острую сердечную недостаточность (de novo) у больных без известного нарушения функции сердца, а также острую декомпенсацию хронической сердечной недостаточности.
Определенное значение имеет подразделение острой сердечной недостаточности на систолическую (невозможность выбросить необходимое количество крови из желудочка) и диастолическую (невозможность полноценного наполнения желудочков кровью), левостороннюю и правостороннюю.
Причины острой сердечной недостаточности
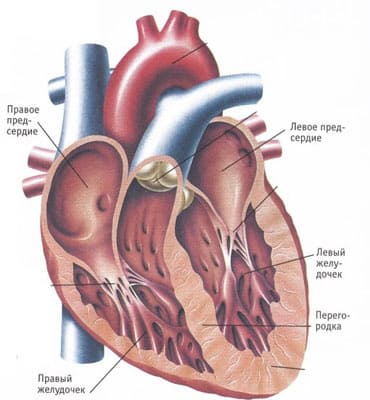
Острая сердечная недостаточность может осложнять течение многих заболеваний или состояний; ее причины и механизмы развития различны.
Среди причин можно выделить следующие: декомпенсация хронической сердечной недостаточности, острый инфаркт миокарда. механические осложнения острого инфаркта миокарда (например: разрыв межжелудочковой перегородки, разрыв хорд митрального клапана, инфаркт правого желудочка), инфаркт миокарда правого желудочка, быстропрогрессирующая аритмия или тяжелая брадикардия. острая тромбоэмболия легочной артерии. гипертонический криз. тампонада сердца, расслоение аорты, родовая кардиомиопатия, препятствие току крови (сужения устья аорты и митрального отверстия, гипертрофическая кардиомиопатия, опухоли, тромбы), клапанная недостаточность (митрального или аортального), дилятационная кардиомиопатия. миокардит. травма сердца.
К несердечным причинам относят: инфекции, особенно пневмония. сепсис. недостаточная приверженность к лечению, перегрузка объемом, тяжелый инсульт. хирургия и периоперационные проблемы, дисфункция почек, обострение бронхиальной астмы. хронической обструктивной болезни легких. анемия. лекарственные препараты (нестероидные противовспалительные препараты, кортикостероиды, лекарственные взаимодействия), гипо- или гиперфунция щитовидной железы, злоупотребление алкоголем и наркотики.
Симптомы острой сердечной недостаточности
Симптомы многообразны и зависят от причин, вызвавших заболевание и от степени возникшей дисфункции левого или правого желудочков. В зависимости от основных симптомов острую сердечную недостаточность делят на левожелудочковую и правожелудочковую недостаточность, в некоторых ситуациях может возникать одновременно право- и левожелудочковая недостаточность (бивентрикулярная недостаточность).
Бивентрикулярная недостаточность возникает при инфаркте миокарда с поражением правого и левого желудочков, при механических осложнениях острого инфаркта миокарда (разрыв межжелудочковой перегородки), миокардит и др.
Основной причиной острой левожелудочковой недостаточност и является дисфункция миокарда левого желудочка (инфаркт миокарда, гипертонический криз, нарушение ритма сердца). Характерны следующие симптомы: нарастающая одышка, усиливающаяся в положении лежа, вплоть до удушья. Крайним проявлением острой левожелудочковой недостаточности является кардиогенный шок.
Острая правожелудочковая недостаточность возникает при тромбоэмболии легочной артерии, инфаркте миокарда правого желудочка, тампонаде сердца, астматическом статусе. Основные симптомы: набухание и повышение пульсации шейных вен, отеки, увеличение печени.
Учитывая вышеизложенное, основными признаками острой сердечной недостаточности являются: тяжелое, частое дыхание (более 24 в минуту), шумное дыхание – одышка вплоть до удушья. Явное усиление одышки и кашля в горизонтальном положении. Сидячее положение и положение с поднятым изголовьем облегчает состояние больного. При дыхании становятся слышны влажные хрипы, прерываемые кашлем, в терминальной стадии отмечается появление пены изо рта. Поза больного упирающегося прямыми руками в колени или сидение для облегчения дыхания.
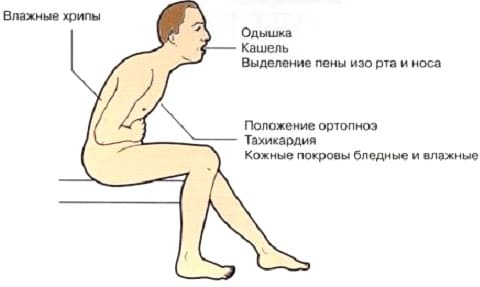
Сердечная недостаточность может развиваться очень быстро и течение 30-60 минут привести к гибели больного.
Первая помощь
При появлении вышеописанных симптомов необходимо:
• вызвать скорую медицинскую помощь,
• придать больному сидячее положение,
• ноги поместить в тепло (грелка, емкость с горячей водой),
• измерить артериальное давление при систолическом давлении выше 100 мм.рт.ст дать 1 таблетку нитроглицерина под язык или 1 ингаляция под язык, в случае улучшения состояния больного повторить прием нитроглицерина через 10 минут, затем каждые 10 минут до приезда скорой помощи. В случае отсутствия эффекта повторно нитроглицерин не давать,
• постараться успокоить больного.
Диагностика
Диагностика начинается с опроса для уточнения возможных причин, далее следует осмотр, где врач может отметить наличие отеков, набухание и пульсацию шейных вен, бледность кожных покровов, при пальпации выявить увеличенную печень, влажность кожных покровов, при аускультации — хрипы в легких, нарушения ритма, появление дополнительных тонов и шумов в сердце.
Далее выполняются исследования для определения причины, вызвавшей острую сердечную недостаточность, выполняются лабораторные исследования:
- клинический анализ крови (для определения наличия воспаления, анемии),
- анализ мочи общий (для оценки состояния почек).
- Биохимический анализ крови: мочевина, креатинин (для оценки функционального состояния почек), трансаминазы (оценить состояние печени), уровень калия, натрия (исключить электролитные нарушения, для оценки функции почек),
- уровень сахара в крови,
- тропонин (исключить повреждение сердечной мышцы),
- Д-димер (при подозрении на тромбоэмболию легочной артерии),
- газы артериальной крови (при тяжелой сердечной недостаточности),
- мозговой натрийуретический пептид (pro-BNP, повышается при сердечной недостаточности).
- Электрокардиограмма (ЭКГ) в 12 отведениях позволяет оценить ритм сердца, наличие ишемии миокарда.
- Обзорную рентгенограмму органов грудной клетки проводят для оценки размеров и границ сердца, выраженности застоя в легких.
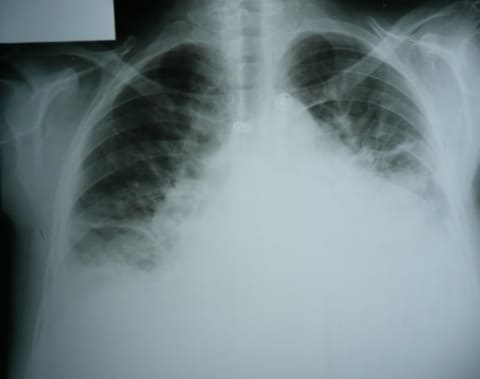
- Эхокардиоскопия (ЭХО-КС) необходима для оценки структурных и функциональных изменений в сердце (состояние клапанов, сердечной мышцы, перикарда, диаметра легочной артерии, давления в легочной артерии, механические осложнения инфаркта миокарда, опухолей сердца и др.).
В некоторых ситуациях может потребоваться выполнение коронароангиографии — исследование сосудов сердца. При подозрении на тромбоэмболию легочной артерии выполняют спиральную компьютерную томографию, сцинтиграфию легких. Для исключения расслаивающей аневризмы аорты может потребоваться выполнение магнитно-резонансного исследования.
Всем пациентам показано круглосуточное мониторирование артериального давления. пульсоксиметрии (определение насыщения кислородом гемоглобина крови), ЭКГ.
Лечение острой сердечной недостаточности
Основная цель лечения – быстрая стабилизация состояния, уменьшение одышки. Наилучшие результаты лечения достигаются в специализированных отделениях неотложной помощи.
Оксигенотерапия (ингаляция увлажненного кислорода), в тяжелых случаях может потребоваться дыхательная поддержка, искусственная вентиляция легких.
Лекарственное лечение: морфин показан на ранней стадии острой сердечной недостаточности, особенно при наличии болей, возбуждения больного, нитропрепараты начинают давать до приезда скорой помощи, затем продолжают внутривенное введение. В зависимости от степени тяжести на начальном этапе могут использовать и другие препараты: венозные вазодилятотры (нитропруссид натрия, незиритид), мочегонные препараты (петлевые, тиазидоподобные), интропные препараты улучшают сокращение сердечной мышцы (добутамин), вазопрессоры (допамин). Препараты для профилактики тромбоэмболических осложнений (антикоагулянты).
При некоторых заболеваниях, лежащих в основе сердечной недостаточности, необходимо экстренное хирургическое вмешательство. К возможным хирургическим методам относятся: реваскуляризация миокарда, коррекция анатомических дефектов сердца (протезирование и реконструкция клапанов), механические средства временной поддержки кровообращения (внутриаортальная баллонная контрпульсация).
Следующий этап лечения после стабилизации состояния включает назначение ингибиторов ангиотензин преврающего фермента (иАПФ) или блокаторов рецепторов к ангиотензину, бета-адреноблокаторов, антагонистов рецепторов минералокортикоидов. При снижении сократительной способности сердца назначают дигоксин (при фракции выброса по данным ЭХО-КС менее 40%).
Перед выпиской должно быть предусмотрено, что острый период сердечной недостаточности разрешился, установлен стабильный режим применения мочегонных препаратов, по крайней мере, в течение 48 часов.
Средняя продолжительность пребывания в стационаре 10-14 дней. Продолжают лечение (включая бета-блокаторы, иАПФ или блокаторы рецепторов к антгиотензину, антагонисты минералокортикоидов) на амбулаторном этапе. После выписки из стационара пациенты наблюдаются кардиологом по месту жительства. Своевременная коррекция терапии, динамическое выполнение ЭКГ, ЭХО-КС а также контроль лабораторных показателей (электролиты, креатинин, pro-BNP) помогают уменьшить количество госпитализаций пациента и улучшить качество жизни больного.
Также врач даст конкретные рекомендации по диете, уровню физической активной, объяснит необходимость приема лекарственных препаратов, указав на возможные побочные эффекты, отметит состояния, появление которых должно насторожить больного.
Питание: ограничение жидкости до 1,5–2 л/сутки, чтобы уменьшить симптомы и задержку жидкости. Ограничение жидкости по весу (30 мл/кг массы тела, 35 мл/кг при массе тела более 85 кг) может снижать выраженность жажды, мониторинг и предотвращение недоедания.
Употребление здоровой пищи: ограничение жиров животного происхождения в пользу употребления птицы, рыбы (желательно морской), но не более 2-х раз в неделю, свежих овощей фруктов, зелени, морепродуктов; отказ от жареной пищи, предпочтение отдать тушеной и приготовленной на пару, при необходимости ограничение соли до 1 г в сутки.
Обязательно осуществлять контроль веса. При прибавке более 2 кг за 3 дня обратиться к врачу.
Обязателен отказ от курения и употребления наркотиков, возможно скромное употребление алкоголя (полное воздержание рекомендуется у пациентов с алкогольной кардиомиопатией). В других случаях может быть применимо следующее правило: 2 алкогольных единицы в день у мужчин и 1 единица в день у женщин (1 единица = 10 мл чистого спирта, например, 1 бокал вина).
Необходима ежедневная физическая активность. аэробные физические нагрузки 30 минут в день по состоянию (прогулки на свежем воздухе, скандинавская ходьба).
Осуществлять иммунизацию против вирусов гриппа и пневмококковой инфекции, так как любые вирусные или бактериальные инфекции могут привести к ухудшению состояния.
Во время путешествий осуществлять мониторинг и адаптированное потребление жидкости, в частности во время полетов и в жарком климате. Остерегаться побочных реакций от воздействия солнца при приеме некоторых лекарственных препаратов (например, амиодарон).
Также даются индивидуальные рекомендации, врач осведомляет пациента о возможных побочных эффектах назначенных лекарств.
Возможные осложнения
Острая сердечная недостаточность сама по себе является осложнением многих заболеваний и состояний. Однако в процессе лечения непосредственно сердечной недостаточности могут возникнуть тяжелые нарушения ритма и проводимости, тромбоэмболические осложнения, прогрессирование болезни вплоть до самых тяжелых форм (кардиогенный шок, отек легких), внезапная сердечная смерть.
Прогноз сердечной недостаточности всегда определяется заболеванием, вследствие которого она развилась. Сердечная недостаточность всегда прогностически неблагоприятна. В течение одного года умирают 17% госпитализированных и 7% амбулаторных пациентов с сердечной недостаточностью. В 30-50% случаев больные умирают внезапно от тяжелых нарушений ритма.
Подводя итог, хочется отметить особую важность регулярного приема рекомендованных лекарственных препаратов на амбулаторном этапе, соблюдение здорового образа жизни. Помните о том, что четкое выполнение рекомендаций врача поможет избежать повторных госпитализаций и улучшить качество жизни пациента.
Врач кардиолог Чугунцева М.А.
Комментарии
#1 Анна 20.07.2017 21:37
Тяжело наблюдать развитие болезни у близкого человека. Смотреть, как он от активной жизни переходит к переживанию длительных болезненных состояний. Всего какие-то полгода. и человек уже другой. Совсем.
Источники: http://sovets.net/13255-serdechnaya-nedostatochnost.html, http://zdravotvet.ru/serdechnaya-nedostatochnost-simptomy-lechenie-prichiny/, http://www.medicalj.ru/diseases/cardiology/631-ostraya-serdechnaya-nedostatochnost





