Аритмия при беременности
 Аритмия – это нарушение сердечного ритма, проявляющееся изменением частоты и силы сердечных сокращений. Аритмия – сигнал определенных неполадок в работе сердца. Во время беременности такая патология может стать причиной серьезных нарушений кровообращения как у самой женщины, так и у ее малыша.
Аритмия – это нарушение сердечного ритма, проявляющееся изменением частоты и силы сердечных сокращений. Аритмия – сигнал определенных неполадок в работе сердца. Во время беременности такая патология может стать причиной серьезных нарушений кровообращения как у самой женщины, так и у ее малыша.
К развитию аритмии приводят самые различные состояния. Нарушения в работе сердца могут возникать как при органических поражениях тканей, так и без них. В последнем случае изменения могут быть не столь выраженными и обычно протекают достаточно благоприятно.
Возможные причины развития аритмии:
- заболевания сердца (ишемическая болезнь, хроническая сердечная недостаточность, пороки сердца, миокардит, кардиомиопатия);
- гипертоническая болезнь;
- врожденная патология проводящей системы сердца;
- заболевания щитовидной железы;
- патология надпочечников (в том числе феохромоцитома);
- сахарный диабет;
- отравление алкоголем и другими токсинами;
- прием некоторых лекарственных средств.
В ряде случаев выяснить точную причину аритмии не удается. Такие нарушения в работе сердца носят название идиопатическая аритмия.
Факторы, провоцирующие обострение патологии:
- стресс;
- физическая нагрузка;
- переедание;
- прием алкоголя;
- нарушения в работе пищеварительного тракта (диарея или запор).
Беременность сама по себе является фактором риска развития аритмии. В ожидании малыша увеличивается нагрузка на сердце и сосуды, что неизбежно сказывается на их функционировании. Аритмия развивается преимущественно у женщин, имеющих предрасположенность к этой патологии и страдающих различными хроническими заболеваниями.
Аритмия – это состояние, которое ни в коем случае нельзя оставлять без внимания. Если сердце бьется слишком быстро или медленно, оно не способно полноценно работать. В результате внутренние органы не получают достаточного количества необходимого для жизни кислорода, что закономерно сказывается на течении беременности и состоянии плода. При появлении первых признаков аритмии необходимо обязательно обратиться к врачу.
Проявления аритмии могут быть весьма разнообразными:
- учащение или урежение частоты сердечных сокращений;
- перебои в работе сердца;
- одышка;
- головокружение;
- слабость;
- быстрая утомляемость;
- обмороки.
На начальных этапах заболевания ощущается только изменение частоты сердечных сокращений. Если аритмия сохраняется в течение длительного времени, человек постепенно к ней привыкает и перестает ощущать какой-либо дискомфорт. При отсутствии лечения со временем появляются признаки сердечной недостаточности (одышка, головокружение, отеки на ногах). Подобные перебои в работе сердца нередко отмечаются во второй половине беременности в связи с увеличением нагрузки на «пламенный мотор».
Формы аритмии
В зависимости от вида нарушений сердечной деятельности выделяют несколько разновидностей аритмии.
Нарушения автоматизма
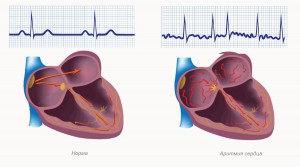
В норме сердечный ритм инициируется синусовым узлом, расположенным в стенке правого предсердия. Электрический импульс, проходящий через предсердия в желудочки, запускает работу сердца. При патологии, связанной с работой синусового узла, возникают такие состояния:
- синусовая тахикардия (учащение сердечных сокращений более 90 уд/мин при нормальном синусовом ритме);
- синусовая брадикардия (урежение ЧСС менее 60 уд/мин);
- синусовая аритмия (формирование неправильного сердечного ритма);
- гетеротропные нарушения автоматизма (состояния, при которых генерация сердечных сокращений происходит вне синусового узла).
Подобные состояния ощущаются как учащение или урежение частоты сердечных сокращений (ЧСС). Возможно появление слабости, приступов головокружения, одышки.
Нарушения возбудимости
При развитии эстрасистолии возникают перебои в работе сердечной мышцы. Женщина ощущает толчки и своеобразные замирания за грудиной.
В случае пароксизмальной тахикардии возникают приступы внезапного сердцебиения с частотой до 160 уд/мин. Приступы могу купироваться самостоятельно или медикаментозно.
Нарушения проводимости
При нарушениях проводимости электрический импульс не может пройти по привычному пути от синусового узла к предсердиям и далее к желудочкам. Проявления таких изменений могут быть самыми разнообразными и зависят от локализации патологического процесса.
Течение аритмии при беременности
Беременность – это физиологический стресс для организма женщины. В этот период не исключены перебои в работе сердца и различные нарушения проведения сердечного импульса. Увеличение объема циркулирующей крови, подключение плаценты к системному кровотоку – все это приводит к увеличению нагрузки на сердечно-сосудистую систему и неизбежно сказывается на здоровье будущей мамы.
Проявления патологии возникают на любом сроке беременности. Чаще всего врачам приходится иметь дело с экстрасистолией. У многих будущих мам это состояние протекает бессимптомно, выявляется только при обследовании и практически не влияет на состояние плода. У части женщин возникают перебои в работе сердца, болезненные ощущения в грудной клетке, выраженный дискомфорт. Такое состояние не добавляет спокойствия будущей маме и обычно становится поводом для обращения к врачу.
Во время беременности высока вероятность развития пароксизмальной тахикардии. Это может быть как вновь возникшая патология, так и учащение приступов при уже имеющемся заболевании. Тактика лечения будет зависеть от тяжести и частоты приступов. Если учащение сердцебиения сопровождается выраженным нарушением состояния женщины (падение давления, одышка, головокружение), необходимо вызвать «скорую помощь» и готовиться к госпитализации в специализированный стационар.
Мерцательная аритмия – еще одна частая патология, встречающаяся во время беременности. Нередко при этом заболевании выявляются различные пороки сердца, поражение щитовидной железы и других внутренних органов. При тяжелом течении мерцательная аритмия может стать причиной развития плацентарной недостаточности и прерывания беременности.
Во время беременности при плановом обследовании нередко выявляются атриовентрикулярные блокады. Во многих случаях эти блокады врожденные и протекают бессимптомно. При развитии выраженной брадикардии (урежения сердечных сокращений) показана хирургическая коррекция патологии – имплантация искусственного водителя ритма. Такие вмешательства выполняются преимущественно на сроке 26-30 недель беременности.
Осложнения беременности и последствия для плода
Аритмия – это состояние, приводящее к нарушению нормального кровообращения. Патологический процесс затрагивает все органы и ткани, в том числе и плаценту. На фоне аритмии развивается плацентарная недостаточность – состояние, при котором плацента не способна полноценно функционировать. К плоду не поступает достаточного количества питательных веществ и кислорода. Такое состояние закономерно приводит к возникновению гипоксии плода и задержке его внутриутробного развития.
Тяжелое течение аритмии может привести к прерыванию беременности на любом сроке. В родах нарушения ритма также могут неблагоприятно сказаться на течении процесса. Некоторые формы аритмии являются показанием к проведению кесарева сечения.
Диагностика
В норме частота сердечных сокращений составляет 60-80 ударов в минуту. При аритмии происходит изменение частоты и ритма сокращений сердца. Заподозрить патологию может врач при первичном осмотре пациентки. Оценка ЧСС входит в перечень обязательных обследований во время беременности. Контроль частоты сердечных сокращений должен проводиться на каждом приеме.
Для уточнения диагноза проводится дополнительное обследование:
- ЭКГ;
- эхоКГ (УЗИ сердца);
- суточное мониторирование ЭКГ;
- общий анализ крови;
- биохимический анализ крови с определением уровня липидов;
- определение гормонов щитовидной железы;
- УЗИ щитовидной железы.
Все эти методы позволяют выяснить причину аритмии и определить форму и степень тяжести заболевания.
Методы лечения
Лечением аритмии занимается врач-терапевт или кардиолог. Во многих случаях специалистам удается обойтись без применения лекарственных средств. Коррекция образа жизни и устранение факторов, провоцирующих аритмию, позволяет справиться с патологией и избежать развития серьезных осложнений.
Большое значение в профилактике развития приступов имеет диета:
- Ограничение соли до 5 г в сутки.
- Увеличение в рационе доли свежих овощей.
- Акцент на продуктах, богатых калием: мед, сухофрукты, черная смородина, бананы, петрушка, капуста, картофель.
- Употребление продуктов, содержащих кальций и магний: молоко, творог, бобовые, гречневая крупа, орехи, авокадо, семена тыквы и подсолнуха.
- Ограничение сахара и животных жиров.
- Регулярное проведение разгрузочных дней (только по согласованию с врачом).
Медикаментозная терапия подбирается с учетом формы заболевания и срока беременности. Для лечения аритмии используются сердечные гликозиды, симпатомиметики и другие лекарственные средства. В некоторых случаях медикаментозные препараты назначаются только для купирования приступа аритмии, в других используются длительным курсом на протяжении всей беременности. Точную дозировку и длительность приема определяет врач после полного обследования пациентки.
Хирургическая коррекция проводится при некоторых блокадах проводящей системы сердца и других тяжелых аритмиях. Оптимальный срок для оперативного лечения – 26-30 недель. По жизненным показаниям операция может проводиться на любом сроке беременности.
Аритмия во время беременности
Беременность – время глобальных физиологических перестроек в организме женщин. Каждая из систем увеличивает работоспособность, чтобы восполнять потребности матери и плода. Течение этого процесса показывает, насколько женский организм подготовлен к материнству. Аритмия при беременности может возникнуть при нарушениях в работе нервно-мышечного аппарата, водно-электролитного баланса, гормонального фона. При возникновении патологии потребуется тщательная диагностика для постановки диагноза.

Важно помнить, что нарушение ритма сердца во время беременности вдвойне опаснее. Ведь такое состояние угрожает жизни матери и малыша. Поэтому при появлении первых признаков патологии нужно оповестить своего врача.
Причины аритмии
Спровоцировать развитие аритмии у беременных могут следующие факторы:
- Нарушения в работе сердечно-сосудистой системы;
- Заболевания нервной системы;
- Эндокринные патологии;
- Наследственность;
- Развитие анемии;
- Нерациональное питание;
- Чрезмерные физические нагрузки;
- Вредные привычки (прием алкоголя, наркотических веществ, курение);
- Патологии дыхательной системы;
- Обменные нарушения;
- Стрессы, депрессивные состояния.
Основные виды аритмии
Стоит рассмотреть подробнее наиболее распространенные формы аритмии во время беременности.
Экстрасистолия при беременности
В норме водителем ритма, который генерирует импульсы для сокращения сердца, является синусовый узел. Благодаря этому предсердия и желудочки работают слаженно. Однако патологические процессы могут вызывать формирование экстрасистол в иных местах благодаря повышению электрической активности некоторых клеток. Такие импульсы могут быть единичными или групповыми.
Возникновение патологии требует проведения обследования. В норме количество экстрасистол в сутки не должно превышать 200 ударов. Экстрасистолия не вызывает выраженных симптомов, однако пациенты отмечают такие признаки:
- Перебои в работе сердца;
- Возникновение периодов замирания;
- Боли за грудиной;
- Головокружение.
Если развитие экстрасистолии связано с вредными привычками, то это состояние считается функциональным. Для нормализации состояния достаточно соблюдать правильный режим, нормализовать питание, совершать ежедневные прогулки, устранить причины тревожности.
Если экстрасистолы были обнаружены во время ЭКГ, то необходимо исключить следующие патологии сердца:
- Пороки врожденные или приобретенные;
- Ревмокардит;
- Кардиомиопатия;
- Ишемические поражения миокарда.
Выявленное заболевание может потребовать специфической терапии. Антиаритмические препараты используют только при опасности срыва нормального ритма с возникновением фибрилляции. Решающим факторов для назначения лечения являются результаты ЭКГ, определения фракции выброса крови, которая поступает в аорту. Если показатель не превышает 40%, то требуется прием β-адреноблокаторов, к примеру, Бисопролола.
Синусовая аритмия
Для состояния характерно неправильное чередование неодинаковых промежутков между сокращениями сердечной мышцы. Как результат работа сердца то замедляется, то ускоряется. Синусовая аритмия при беременности возникает у женщин следствие:
- Перестройки основных систем;
- Тяжелых инфекционных заболеваний;
- Изменения функций вегетативной системы;
- Сильного увеличения веса, что существенно повышает нагрузку на сердце.
У женщин часто развиваются следующие симптомы: ощущение сердцебиения, чувство замирания, одышка, потемнение в глазах, внезапный обморок. При выраженной патологии требуется серьезное лечение после консультации с гинекологом, кардиологом и педиатром. При данном виде аритмии во время беременности противопоказан прием антиаритмических средств. Важно принимать лишь те препараты, которые назначили специалисты.
Для нормализации состояния может потребоваться снижение веса, прием витаминных комплексов, занятия спортом. Для беременной женщины достаточно регулярно делать зарядку и каждый день гулять на свежем воздухе, можно заниматься йогой.

Мерцательная аритмия
Патология представляет собой сложное нарушение ритма сердца, когда от предсердий в желудочки доходят не все импульсы. Это приводит к изменению ритма сокращений и частоты. Аритмия включает в себя 2 формы:
- Трепетание. ЧСС может доходить до 350 ударов за 60 секунд;
- Мерцание. ЧСС хаотично, достигает 700 ударов.
Аритмия во время беременности может возникать в виде приступов или держаться постоянно. У женщин возникают следующее симптомы: одышка, ощущение «выпрыгивания сердца», тремор всего тела, головокружение, обмороки, страх смерти. Однако мерцательная аритмия может протекать и бессимптомно.
Лечение данной патологии необходимо начинать в срочном порядке, потому что заболевание нередко приводит к образованию пристеночных тромбов. Как результат существует опасность развития легочной эмболии, тромбоза сосудов головного мозга или коронарных артерий. Поэтому для нормализации ритма во время аритмии при беременности применяют:
- Парентеральное введение Новокаинамида (струйно);
- Радиочастотную абляцию, во время которой обеспечивают защиту плода;
- Электроимпульсную терапию.
Выбор конкретной методики определяется индивидуально.
Пароксизмальная тахикардия
Данная аритмия при беременности развивается реже, нежели экстрасистолия. Возникновение приступов отмечают во втором и третьем триместрах вне зависимости от наличия заболеваний сердца. Они повторяются до нескольких раз в сутки. Длительность приступа варьирует от пары секунд до 2-3 дней. Длительная пароксизмальная тахикардия может приводить к повышению тонуса матки и выкидышу.
При возникновении приступа у женщин отмечаются такие признаки:
- Внезапное учащение ЧСС до 150-200 ударов;
- Головокружение;
- Дискомфорт за грудиной;
- Общая слабость.
Если патология развивается на фоне патологий миокарда, то у беременных появляется тошнота и рвота. При отсутствии болезней сердечно-сосудистой системы лечение заключается в использовании успокоительных препаратов (настойка валерианы, Элениум). При неэффективности терапии применяют Изоптин, Пропронолол. Если беременная женщина имеет патологии миокарда, то для купирования приступа применяют сердечные гликозиды (Строфантин, Дигоксин). При развитии гипотензии лечение предполагает использование Новокаинамида внутримышечно.
Развитие синдрома Вольфа-Паркинсона-Уайта
Эта патология развивается у беременных женщин, которые в анамнезе имеют различные заболевания миокарда. Синдром сопровождает пароксизмальная тахикардия или прочие формы аритмии. Если патология сочетается с трепетанием предсердий, то возможно развитие фибрилляции желудочков и смерти пациентки.
Синдром Вольфа-Паркинсона-Уайта не имеет типичных признаков, поэтому его выявляют во время ЭКГ. В основном патология не угрожает жизни женщины, но требует постоянного наблюдения. Ведь любые гормональные сбои способны спровоцировать риск возникновения аритмии.
Лечение при синдроме назначают только при развитии аритмии. Если отмечается наджелудочковая тахикардия, то пациентке вводят Новокаинамид, Пропронолол. Возможно применение электроимпульсной терапии. Если лечение не приносит желаемых результатов, то рекомендуют имплантацию искусственного водителя ритма.
Развитие блокады у беременных
В норме импульсы от водителя ритма проводятся по нервным волокнам. Однако некоторые воспалительные заболевания, очаги некроза способны нарушить слаженную регуляцию. Как результат развиваются блокады. Клиническое значение имеют патологии II–III степени тяжести, которые вызывают головокружение, потерю сознания.
С целью восстановить нормальный ритм у женщин устанавливают кардиостимулятор. Это позволит обезопасить жизнь матери и будущего малыша. В подобных случаях естественные роды будут противопоказаны, родоразрешение проводят только путем кесарева сечения.
Особенности организма беременной женщины могут вызывать определенные сложности с дозировкой лекарственных препаратов. Поэтому при возникновении аритмии показано стационарное лечение. Это позволит наблюдать реакцию организма на используемые препараты, контролировать картину ЭКГ.
(Пока оценок нет)
Аритмия при беременности
В некоторых случаях, о наличии аритмии вы можете даже не подозревать до начала беременности. Ведь именно это состояние будет провоцирующим. Также, к предрасполагающим и провоцирующим факторам можно отнести:
- наличие других патологий сердца и сосудов;
- наследственный фактор;
- патологии эндокринной системы;
- психологические нагрузки, нарушение в питании, наличие вредных привычек;
- заболевания лёгких;
- и др.
У будущих мам, можно диагностировать несколько видов аритмий, имеющие особенности клинического течения. При ранее диагностированной аритмии, во время беременности, она может приобрести форму экстрасистолии, проявляющаяся неприятными ощущениями в области сердца. Как правило, вы будете чётко ощущать, как сбился ритм сердца.
Не исключено и формирование мерцательной аритмии. Это самая нежелательная и опасная форма аритмии для беременных. Ведь кроме собственного организма, будет страдать и плод – гипоксия. Мерцательная аритмия может быть связана с другими сердечными патологиями, а может развиваться без наличия органической патологии (первичная). Иногда, признаки мерцательной аритмии остаются не распознанными, а иногда, женщина ощущает учащённое сердцебиение, которое может закончиться головокружением, общей слабостью, вплоть до обмороков.
Синусовая аритмия может быть симптомом развития более серьёзных заболеваний сердца. И главными признаками такой аритмии будет учащение или снижение частоты сердечного ритма.
Диагностика аритмии при беременности
Диагностированием заболевания занимается ведущий акушер-гинеколог, совместно с кардиологом. Диагноз выставляется на основании жалоб, данных осмотра и результатов проведённых исследований.
В первую очередь, проводится ЭКГ с полным анализом полученных результатов: правильность ритма сердца, пульс. В случае возникновения каких-либо сложностей в постановке диагноза или он остаётся спорным, может назначаться проведение суточного мониторинга сердца, которое позволит диагностировать любую форму аритмии.
Для диагностирования аритмий, которые связаны с органической патологией, проводят ЭхоКГ. При подозрении связи аритмии и заболеваний ЦНС диагностирование проходит совместно с неврологом.
Осложнения
В той или иной степени, аритмия может повлиять на течение беременности, и иногда может стать причиной осложнений. Гипоксия плода – самое распространённое из них. При формировании некоторых форм заболевания придётся отказаться от естественных родов, и родоразрешение происходит только хирургическим путём.
Что можете сделать вы
Лечить и вылечить аритмию при беременности нужно и можно, несмотря на то, что это будет связано с некоторыми трудностями и особенностями. Для того чтобы обезопасить плод от негативного влияния аритмии, необходимо вовремя обратиться к доктору, строго выполнять все его рекомендации по приёму лекарственных препаратов, питанию и ведению режима дня – исключить все стрессы, чётко планировать день и дозировать нагрузки, больше отдыхать.
Что делает врач
Организм беременной, в некоторой степени может отторгать лекарственные препараты. Это можно объяснить увеличением метаболизма печени, почечного кровотока. Из-за этого, медикаменты быстро выводятся, и не успевают оказывать полноценного лечебного эффекта. Лечение назначается строго исходя из вида диагностированной анемии.
Прежде чем приступать к лечению, необходимо по возможности устранить все провоцирующие факторы. При мерцательной аритмии важно строго наблюдать и контролировать состояние будущей мамы, и постараться предупредить приступы (потеря сознания). В обязательном порядке, проводятся профилактические мероприятия по тромбоэмболии.
В большинстве случаев, при экстрасистолии не требуется лечения, так же как и отказа от естественных родов. Достаточно строго придерживаться рекомендаций докторов, но при ухудшении состояния, тактика ведения беременности может изменяться.
Лучшим лечением аритмии будет здоровый образ жизни, которого необходимо придерживаться особенно строго при беременности – правильное питание, активные прогулки на свежем воздухе, занятие спортом (только после консультации со специалистом) станет гарантией вашего нормального состояния, беременности и благополучного родоразрешения.
Профилактика
Предупредить развитие аритмии поможет соблюдение правил и принципов здорового образа жизни – питание, спорт и прогулки на свежем воздухе. Если о диагнозе известно, крайне важно сообщить об этой ведущему акушер-гинекологу и принять все меры для профилактики осложнений.
Источники: http://spuzom.com/aritmiya-pri-beremennosti.html, http://cardiogid.ru/aritmiya/pri-beremennosti.html, http://detstrana.ru/service/disease/pregnant/aritmiya/





